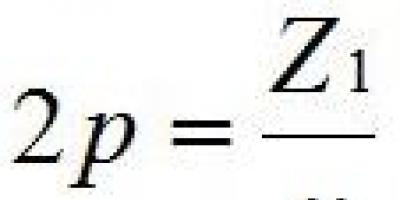कोई भी बीमारी इंसान के लिए तनावपूर्ण होती है और अगर इससे निपटने के लिए मरीज को हार्मोनल दवाएं दी जाएं तो तनाव कई गुना बढ़ जाता है।
यह समझने के लिए कि क्या हार्मोनल गोलियां हानिकारक हैं, आपको उनकी कार्रवाई के सिद्धांत और उनके उद्देश्य की विशेषताओं को समझने की आवश्यकता है।
औषधियों के प्रकार
स्कूल शरीर रचना विज्ञान के पाठ्यक्रम से, हम जानते हैं कि हार्मोन शरीर द्वारा ही संश्लेषित होते हैं। इनका निर्माण निम्नलिखित ग्रंथियों द्वारा होता है:
- पिट्यूटरी;
- हाइपोथैलेमस;
- थायरॉयड और पैराथायराइड ग्रंथि;
- थाइमस (थाइमस ग्रंथि);
- अधिवृक्क ग्रंथियां;
- अग्न्याशय;
- यौन ग्रंथियाँ.
ये प्राकृतिक हार्मोन हैं जो पूरे जीव की गतिविधि को नियंत्रित करते हैं। रक्तप्रवाह के लिए धन्यवाद, वे पूरे शरीर में सही अंगों तक पहुंच जाते हैं। लेकिन कभी-कभी स्टेरॉयड का उत्पादन बाधित हो जाता है या पूरी तरह से बंद हो जाता है, जिससे विभिन्न विकृति उत्पन्न होती है।
ऐसे मामलों में बाहर से, यानी दवाओं के रूप में आवश्यक पदार्थों की आपूर्ति की आवश्यकता होती है। प्रत्येक हार्मोनल तैयारी (उनकी सूची बहुत विस्तृत है) में ऐसे पदार्थ होते हैं जिनके गुण प्राकृतिक स्टेरॉयड या स्वयं के समान होते हैं।

सबसे लोकप्रिय हार्मोनल दवा ऑक्सीटोसिन है। इसका कार्य महिला की सही श्रम गतिविधि को सुनिश्चित करना, गर्भाशय को सिकुड़ने के लिए मजबूर करना है।
प्रसव को प्रोत्साहित करने के लिए प्रसूति अस्पतालों में उपयोग किया जाता है। पिट्यूटरी स्टेरॉयड युक्त दूसरी लोकप्रिय दवा एचसीजी है। भ्रूण के विकसित होने के क्षण से ही इसका स्तर बढ़ना शुरू हो जाता है और मूत्र में इसकी सांद्रता पर ही गर्भावस्था परीक्षण का प्रभाव आधारित होता है।
अगले प्रकार के हार्मोन थायराइड व्युत्पन्न हैं। बढ़े हुए थायरॉयड अंग और हाइपोथायरायडिज्म को अक्सर आयोडीन की कमी वाले क्षेत्रों के लिए विकृति का निदान किया जाता है, इसलिए, कोई भी इन विकृति के खिलाफ लड़ाई में स्टेरॉयड दवा के बिना नहीं कर सकता है।
ऐसी चिकित्सा की दो दिशाएँ हैं: कुछ दवाओं का उद्देश्य शरीर में स्टेरॉयड की एकाग्रता को बढ़ाना है, अन्य का उद्देश्य उनके स्तर को कम करना है।

महत्वपूर्ण स्टेरॉयड की सूची में अग्न्याशय द्वारा संश्लेषित हार्मोन शामिल हैं। इन पदार्थों का सेवन मधुमेह जैसी विकृति के लिए आवश्यक है, जो हमारे एक तिहाई हमवतन लोगों को प्रभावित करता है।
ग्लूकोकार्टिकोस्टेरॉइड दवाओं में अधिवृक्क ग्रंथियों और सेक्स ग्रंथियों द्वारा संश्लेषित पदार्थों के समान पदार्थ होते हैं। पसंद औषधीय उत्पादनिम्नलिखित प्रभाव उत्पन्न कर सकता है:
- सूजनरोधी;
- एलर्जी विरोधी;
- संवेदनाहारी.
इन औषधियों की विशेषताएं
हार्मोनल दवाएं स्वास्थ्य को बहाल करने में मदद करती हैं, और कुछ के लिए, वे जीवित रहने का एकमात्र तरीका बन जाती हैं। लेकिन अगर उन्हें ले जाना ख़तरनाक नहीं है तो फिर उनके प्रति इतना संशयपूर्ण रवैया कहां से आया?
पहली दवाएं जिनमें स्टेरॉयड शामिल थे, वास्तव में आंतरिक अंगों को नकारात्मक रूप से प्रभावित करने में सक्षम थीं, जिससे गंभीर जटिलताओं, नई विकृति का विकास हुआ।
लेकिन फार्माकोलॉजी विकसित हो गई है, दवाएँ लेने के दुष्प्रभाव कम हो गए हैं और आज ऐसी दवाओं का आविष्कार हो गया है जो शरीर को बहुत अधिक नुकसान पहुँचाने में असमर्थ हैं। हालाँकि, शरीर पर हार्मोनल दवाओं का कुछ नकारात्मक प्रभाव अभी भी बना हुआ है। आमतौर पर इसे रोगी के स्वास्थ्य की व्यक्तिगत विशेषताओं द्वारा समझाया जाता है।

यदि दवा उपस्थित चिकित्सक द्वारा निर्धारित की जाती है, तो इसे उपयोग के लिए सिफारिशों या निर्देशों के अनुसार लिया जाता है, साइड इफेक्ट का जोखिम कम हो जाता है।
हर दसवां बच्चा और किशोर पुरानी बीमारियों से पीड़ित है, पांच में से एक महिला अवांछित गर्भावस्था को रोकने के लिए हार्मोनल उपचार चुनती है, और 50 से अधिक उम्र के तीन में से एक पुरुष प्रोस्टेट विकृति से पीड़ित है, जिसका इलाज स्टेरॉयड के बिना नहीं किया जा सकता है।
दवाओं के लिए धन्यवाद, आप न केवल स्तंभन दोष से निपट सकते हैं, बल्कि जननांग प्रणाली की बीमारियों को भी रोक सकते हैं। हार्मोन एलर्जी, गैर-संक्रामक प्रकृति की सूजन, जोड़ के कार्टिलाजिनस ऊतक के विनाश और कैंसर को छोड़कर कई अन्य बीमारियों के लिए निर्धारित हैं।

कॉस्मेटोलॉजी में भी हार्मोन का उपयोग किया गया है।
तो, हार्मोनल व्यवधान और उम्र से संबंधित ग्रंथियों के विलुप्त होने से उत्पन्न खालित्य (बालों के झड़ने) के लिए एक लोकप्रिय दवा, एलराना शैम्पू है।
यह स्टेरॉयड के संतुलन को बहाल करने और समय से पहले गंजापन को रोकने में सक्षम है। इसकी संरचना में वर्मवुड, हॉर्स चेस्टनट, ऋषि, विटामिन बी 5 के अर्क शामिल हैं, जो नए उगे बालों की उपस्थिति पर सकारात्मक प्रभाव डालते हैं।
युवा महिलाओं के लिए हार्मोनल दवाओं के लाभ अमूल्य हैं: इसलिए उनमें से कई अवांछित गर्भधारण से बचाने के लिए मौखिक गर्भ निरोधकों पर भरोसा करती हैं। पुरानी पीढ़ी की तुलना में आधुनिक दवाओं का इतना नकारात्मक प्रभाव नहीं होता है:
- मोटापा;
- अन्य शरीर प्रणालियों के कामकाज में गिरावट;
- मिजाज;
- बालों का झड़ना या बालों का बढ़ना।
ऐसे गर्भनिरोधक के पक्ष में एक वजनदार तर्क एक नियमित मासिक धर्म चक्र और आपके जीवन में कुछ घटनाओं (छुट्टियां, चर्च में उपस्थिति, खेल आयोजन आदि) की योजना बनाने की क्षमता है।
मौखिक गर्भ निरोधकों का चुनाव हार्मोन के लिए रक्त परीक्षण के बाद एक योग्य विशेषज्ञ द्वारा किया जाना चाहिए। केवल इस मामले में, गर्भवती होने, ठीक होने या कोई अन्य अवांछनीय प्रभाव पड़ने का जोखिम न्यूनतम होगा।
सबसे आम गर्भनिरोधक संयुक्त हैं। इस उपाय की गोली में प्राकृतिक हार्मोन एस्ट्रोजन और जेस्टाजेन के एनालॉग होते हैं, संरचना अन्य कृत्रिम रूप से संश्लेषित हार्मोनोइड के साथ पूरक होती है।
उनका कार्य उन हार्मोनों को अवरुद्ध करना है जो कूप की परिपक्वता और अंडे की रिहाई को उत्तेजित करते हैं। उनके उपयोग का परिणाम एक परिवर्तित योनि माइक्रोफ्लोरा है, जिसके परिणामस्वरूप शुक्राणु गर्भाशय में प्रवेश करने में असमर्थ होते हैं।
अगला लाभकारी प्रभाव गर्भाशय के एंडोमेट्रियम की संरचना में परिवर्तन है: यह चिकना हो जाता है, जिसके कारण भविष्य का भ्रूण (यदि निषेचन हुआ है) इसकी दीवारों से जुड़ने में सक्षम नहीं होता है।
मौखिक गर्भ निरोधकों का उपयोग बिल्कुल भी हानिकारक नहीं है: उनके उन्मूलन के बाद, पहले से ही अगले चक्र में एक महिला को गर्भवती होने का अवसर मिलता है, और चूंकि अंडाशय प्रतिशोध के साथ काम करना शुरू करते हैं, गर्भावस्था की संभावना काफी बढ़ जाती है। यह क्रिया उन महिलाओं को हार्मोन के उपयोग की अनुमति देती है जो बच्चे का सपना देखती हैं।

कम लोकप्रिय एकल-घटक गोलियाँ। अक्सर इनका उपयोग किशोर त्वचा पर चकत्ते (मुँहासे, मुँहासे) से निपटने के लिए किया जाता है, क्योंकि ये सीबम के स्राव को कम करते हैं।
हार्मोन का अंतिम प्रकार आपातकालीन गर्भनिरोधक है, इनका उपयोग असुरक्षित संभोग के बाद किया जाता है। इन्हें लगातार या बार-बार पीना सख्त वर्जित है क्योंकि इनमें हार्मोन की उच्च मात्रा होती है और ये शरीर को गंभीर नुकसान पहुंचा सकते हैं। लेकिन दुर्लभ मामलों में, यह खतरनाक दवा गर्भपात को रोक सकती है, जो और भी हानिकारक है।
पुरुषों के लिए स्टेरॉयड उत्पाद
उम्र के साथ, मजबूत सेक्स के प्रतिनिधियों में टेस्टोस्टेरोन का उत्पादन कम हो जाता है, जो प्रजनन और प्रजनन प्रणाली के कामकाज और पूरे शरीर के स्वास्थ्य पर नकारात्मक प्रभाव डालता है। सबसे अधिक प्रभावित प्रोस्टेट है - लौह प्रोस्टेट अंग जो प्रजनन प्रणाली की सभी गतिविधियों को नियंत्रित करता है।
इसलिए, ऐसे विकारों के इलाज के लिए पुरुषों को टेस्टोस्टेरोन युक्त दवाएं दी जाती हैं।
ऐसी दवाओं का वर्गीकरण बड़ा है, वे इंजेक्शन और गोलियों के रूप में स्टेरॉयड की विभिन्न सांद्रता के साथ उत्पादित होते हैं, और इसलिए किसी विशेष दवा का नाम उपस्थित चिकित्सक द्वारा इंगित किया जाएगा, जो इसकी विशेषताओं से परिचित है। रोगी की स्वास्थ्य स्थिति.

ऐसी थेरेपी की आमतौर पर कुछ सीमाएँ होती हैं: शराब से परहेज, विशेष कम वसा वाले आहार का पालन करना, संभोग की आवृत्ति बढ़ाना, नियमित परीक्षण आदि। कभी-कभी ऐसी दवाएं जीवन भर के लिए निर्धारित की जाती हैं, जो रोगी को बुरी आदतों को छोड़कर स्वस्थ जीवन शैली जीने की अनुमति देती हैं।
ग्लूकोकार्टिकोस्टेरॉइड्स - व्यापक रूप से उपयोग की जाने वाली दवाएं
दवाएं टैबलेट, इंजेक्शन, मलहम, जैल, कैप्सूल जैसे रूपों में उत्पादित की जाती हैं और वयस्क चिकित्सा और बाल चिकित्सा में सफलतापूर्वक उपयोग की जाती हैं। वे इसके विरुद्ध प्रभावी हैं:
- प्रतिरक्षा प्रणाली की गंभीर विकृति (संधिशोथ, मल्टीपल स्केलेरोसिस);
- गंभीर एलर्जी प्रतिक्रियाएं (ब्रोन्कियल ऐंठन, अस्थमा, हाइपोथायरायडिज्म);
- लंबे समय तक सूजन प्रक्रियाएं।
कुछ दवाएं घातक कोशिकाओं के विकास को रोकने में मदद करती हैं, जो कैंसर के खिलाफ लड़ाई में चिकित्सा का आधार है। वे रोगी को किसी भी प्रकृति के नियोप्लाज्म को हटाने के लिए एक ऑपरेशन के लिए तैयार करने के लिए आवश्यक हैं, साथ ही इसके बाद पुनर्प्राप्ति अवधि के दौरान भी।

अन्य प्रकार की हार्मोनल दवाएं
थायरॉयड ग्रंथि की विकृति, चयापचय संबंधी विकार, मांसपेशियों और हड्डी के ऊतकों के अनुचित गठन के साथ, रोगियों को थायराइड हार्मोन वाली दवाएं दी जाती हैं। ऐसे फंडों को शरीर में उनकी एकाग्रता स्थापित करने के बाद, थायराइड हार्मोन (टीएसएच, टी 3, टी 4) के लिए परीक्षण पास करने के बाद व्यक्तिगत रूप से चुना जाता है (मानदंडों की तालिका प्रत्येक एंडोक्रिनोलॉजिस्ट के कार्यालय में मौजूद है)।
कुछ बीमारियों में, ऐसी दवाओं का सेवन जीवन भर निर्धारित किया जाता है, क्योंकि थायरॉयड ग्रंथि किसी कारण से एक महत्वपूर्ण स्टेरॉयड को संश्लेषित करने में असमर्थ हो जाती है।
खेलों में भी हार्मोन का उपयोग किया जाता है: बॉडीबिल्डर तेजी से मांसपेशियों को बढ़ाने के लिए कुछ दवाओं का उपयोग करते हैं। ऐसी दवाओं का आधार ग्लोब्युलिन है, एक प्रोटीन जो कुछ प्रकार के स्टेरॉयड को बांधता है जो मांसपेशियों की कोशिकाओं के विकास को धीमा कर देता है।

शरीर में ग्लोब्युलिन का संश्लेषण यकृत द्वारा निर्मित होता है, लेकिन इसका प्राकृतिक उत्पादन खेल रिकॉर्ड के लिए पर्याप्त नहीं है।
स्टेरॉयड भी आपको वजन कम करने में मदद कर सकता है: थायराइड या पिट्यूटरी हार्मोन वाली कुछ दवाएं चयापचय को तेज करती हैं, जिससे शरीर में वसा में कमी आती है।
हार्मोनल दवाओं के नुकसान और दुष्प्रभाव
तो हार्मोनल दवाएं खतरनाक क्यों हैं?
किसी भी फार्मास्युटिकल उत्पाद की तरह स्टेरॉयड की पहली नकारात्मक विशेषता इसके घटकों से एलर्जी विकसित होने का जोखिम है। सामान्य प्रतिकूल घटनाएँ हैं:
- पेट और आंतों के विकार (अपच, सूजन, दस्त, कब्ज);
- एलर्जी प्रतिक्रियाएं (त्वचा की लालिमा, जलन, खुजली, फटन, राइनाइटिस);
- दिल का उल्लंघन;
- सिरदर्द, चक्कर आना.
हानिकारक हार्मोनल दवाएं और क्या हैं? ये फंड अतिरिक्त खुराक या उनके साथ उपचार के नियमों के उल्लंघन को "माफ़ नहीं करते"। इन दवाओं का उपयोग उनकी समाप्ति तिथि के बाद करना बहुत खतरनाक है - वे एक वास्तविक जहर बन जाते हैं, जिससे रोगी की मृत्यु हो सकती है।

ये दवाएं प्रतिरक्षा प्रणाली पर नकारात्मक प्रभाव डालती हैं, लंबे समय तक उपयोग से मधुमेह मेलेटस के विकास में योगदान करती हैं। कुछ दवाएं कैल्शियम के अवशोषण को रोकती हैं, जो हड्डी के ऊतकों, मस्कुलोस्केलेटल प्रणाली के विकृति के विकास को भड़काती हैं।
अन्य कोलेस्ट्रॉल की सांद्रता में वृद्धि में योगदान करते हैं - स्वस्थ हृदय और रक्त वाहिकाओं का मुख्य दुश्मन।
तंत्रिका तंत्र के विकार कम आम हैं, जो किसी व्यक्ति की मनो-भावनात्मक स्थिति में असंतुलन, यौन रोग, यौन इच्छा में कमी, महिलाओं में मासिक धर्म की अनियमितता और अतिरिक्त वजन की उपस्थिति से व्यक्त होते हैं।
कुछ दवाओं को अचानक बंद नहीं किया जाना चाहिए, क्योंकि इससे प्रतिकूल प्रतिक्रिया का खतरा बढ़ने का खतरा होता है। ऐसी दवाओं को धीरे-धीरे रद्द कर दिया जाता है, हर दिन खुराक कम की जाती है।
11 वर्षों के अनुभव के साथ यूरोलॉजिस्ट-एंड्रोलॉजिस्ट। वह यूरोलॉजिकल और एंड्रोलॉजिकल रोगों के संपूर्ण स्पेक्ट्रम के रूढ़िवादी और सर्जिकल उपचार में माहिर हैं।
हार्मोनल दवाएं लिखना अक्सर लोगों को डराता है। हार्मोन को लेकर कई मिथक हैं। लेकिन उनमें से अधिकतर बुनियादी तौर पर ग़लत हैं।
मिथक 1: हार्मोनल दवाएं महिलाओं के लिए विशेष गर्भनिरोधक गोलियाँ हैं।
नहीं। हार्मोनल तैयारियां कृत्रिम रूप से प्राप्त दवाएं हैं। वे हमारे शरीर में उत्पादित प्राकृतिक हार्मोन की तरह कार्य करते हैं। मानव शरीर में कई अंग हैं जो हार्मोन स्रावित करते हैं: महिला और पुरुष प्रजनन अंग, अंतःस्रावी ग्रंथियां, केंद्रीय तंत्रिका तंत्र और अन्य। तदनुसार, हार्मोनल तैयारी भिन्न हो सकती है, और वे विभिन्न प्रकार की बीमारियों के लिए निर्धारित हैं।
महिला हार्मोनल तैयारी (महिला सेक्स हार्मोन युक्त) का गर्भनिरोधक प्रभाव हो भी सकता है और नहीं भी। कभी-कभी, इसके विपरीत, वे हार्मोनल पृष्ठभूमि को सामान्य करते हैं और गर्भावस्था की शुरुआत में योगदान करते हैं। पुरुष सेक्स हार्मोन युक्त तैयारी पुरुषों को स्खलन की गुणवत्ता में कमी (यानी, शुक्राणु गतिशीलता) के साथ, हाइपोफंक्शन के साथ, और पुरुष सेक्स हार्मोन के स्तर में कमी के लिए निर्धारित की जाती है।
मिथक 2: हार्मोन केवल बहुत गंभीर बीमारियों के लिए निर्धारित किए जाते हैं
नहीं। ऐसी कई गैर-गंभीर बीमारियाँ हैं जिनमें हार्मोनल दवाएं भी निर्धारित की जाती हैं। उदाहरण के लिए, थायरॉयड फ़ंक्शन (हाइपोफ़ंक्शन) में कमी। इस मामले में डॉक्टर अक्सर हार्मोन लिखते हैं, उदाहरण के लिए, थायरोक्सिन या यूटिरोक्स।
मिथक 3: अगर आप समय पर हार्मोनल गोली नहीं लेंगे तो कुछ बुरा नहीं होगा.
नहीं। हार्मोनल तैयारी को घंटे के हिसाब से सख्ती से लिया जाना चाहिए। उदाहरण के लिए, एक हार्मोनल गर्भनिरोधक गोली 24 घंटे काम करती है। इस हिसाब से इसे दिन में एक बार पीना जरूरी है। ऐसी दवाएं हैं जिन्हें आपको दिन में 2 बार पीने की ज़रूरत है। ये कुछ पुरुष सेक्स हार्मोन, साथ ही कॉर्टिकोस्टेरॉइड्स (जैसे, डेक्सामेथासोन) हैं। इसके अलावा, दिन के एक ही समय पर हार्मोन लेने की सलाह दी जाती है। यदि आप अनियमित रूप से हार्मोन पीते हैं, या बिल्कुल पीना भूल जाते हैं, तो आवश्यक हार्मोन का स्तर तेजी से गिर सकता है।
चलिए एक उदाहरण लेते हैं. यदि कोई महिला हार्मोनल गर्भनिरोधक गोली लेना भूल जाती है, तो उसे अगले दिन भूली हुई शाम की गोली सुबह और उसी दिन शाम को दूसरी गोली पीनी चाहिए। यदि खुराक के बीच का अंतराल एक दिन से अधिक था (याद रखें: एक हार्मोनल गर्भनिरोधक गोली 24 घंटे के लिए वैध है), तो रक्त में हार्मोन का स्तर बहुत कम हो जाएगा। इसके जवाब में हल्की सी स्पॉटिंग जरूर दिखेगी। ऐसे मामलों में, आप गर्भनिरोधक गोलियाँ लेना जारी रख सकती हैं, लेकिन इसके अतिरिक्त अगले सप्ताह तक सुरक्षा का उपयोग भी कर सकती हैं। यदि 3 दिन से अधिक समय बीत चुका है, तो हार्मोन लेना बंद करना, गर्भनिरोधक के अन्य साधनों का उपयोग करना, मासिक धर्म की शुरुआत की प्रतीक्षा करना और इसके अतिरिक्त डॉक्टर से परामर्श करना आवश्यक है।
मिथक 4: यदि आप हार्मोन लेते हैं, तो वे शरीर में जमा हो जाते हैं
नहीं। जब हार्मोन शरीर में प्रवेश करता है, तो यह तुरंत टूट जाता है रासायनिक यौगिकजो बाद में शरीर से बाहर निकल जाते हैं। उदाहरण के लिए, एक जन्म नियंत्रण गोली दिन के दौरान टूट जाती है और शरीर को "छोड़" देती है: इसीलिए इसे हर 24 घंटे में लेने की आवश्यकता होती है।
हालाँकि, हार्मोनल दवाएं लेना बंद करने के बाद भी "काम" करना जारी रखती हैं। लेकिन वे अप्रत्यक्ष रूप से काम करते हैं. उदाहरण के लिए, एक महिला कई महीनों तक हार्मोनल गोलियां लेती है, फिर उन्हें लेना बंद कर देती है और भविष्य में उसे अपने मासिक चक्र में कोई समस्या नहीं होती है।
ऐसा क्यों हो रहा है? हार्मोनल दवाएं विभिन्न लक्ष्य अंगों पर कार्य करती हैं। उदाहरण के लिए, महिला जन्म नियंत्रण गोलियाँ अंडाशय, गर्भाशय, स्तन ग्रंथियों और मस्तिष्क के कुछ हिस्सों को प्रभावित करती हैं। जब गोली शरीर से "छोड़" जाती है, तो उसके द्वारा लॉन्च किया गया तंत्र काम करना जारी रखता है।
पता करने की जरूरत:हार्मोन की दीर्घकालिक क्रिया का तंत्र शरीर में उनके संचय से जुड़ा नहीं है। यह बस इन दवाओं की कार्रवाई का सिद्धांत है: शरीर की अन्य संरचनाओं के माध्यम से "काम"।
मिथक 5: गर्भावस्था के दौरान हार्मोनल दवाएं निर्धारित नहीं की जाती हैं
छुट्टी दे दी गई। यदि किसी महिला को गर्भावस्था से पहले हार्मोनल विकार थे, तो भ्रूण के गर्भधारण के दौरान उसे दवा सहायता की आवश्यकता होती है ताकि महिला और पुरुष हार्मोन का उत्पादन सामान्य हो और बच्चे का विकास सामान्य रूप से हो।
या कोई अन्य स्थिति. गर्भधारण से पहले महिला ठीक थी, लेकिन शुरुआत के साथ ही अचानक कुछ गड़बड़ हो गई। उदाहरण के लिए, वह अचानक देखती है कि नाभि से नीचे और निपल्स के आसपास तीव्र बाल उगना शुरू हो गए हैं। इस मामले में, आपको निश्चित रूप से एक डॉक्टर से परामर्श लेना चाहिए जो एक हार्मोनल परीक्षा लिख सकता है, और यदि आवश्यक हो, तो हार्मोन लिख सकता है। जरूरी नहीं कि महिला सेक्स - यह, उदाहरण के लिए, अधिवृक्क हार्मोन हो सकता है।
मिथक 6: हार्मोनल दवाओं के बहुत सारे दुष्प्रभाव होते हैं, मुख्य रूप से वजन बढ़ना।
बिल्कुल कोई दवा नहीं दुष्प्रभावव्यवहारिक रूप से नहीं होता. लेकिन आपको उन दुष्प्रभावों में अंतर करने की आवश्यकता है जिनके लिए दवा को बंद करने की आवश्यकता नहीं है। उदाहरण के लिए, गर्भनिरोधक हार्मोन लेने पर स्तन ग्रंथियों की सूजन एक सामान्य घटना मानी जाती है। प्रवेश के पहले या दूसरे महीने में अंतरमासिक अवधि में कम रक्तस्राव होने का भी अधिकार है। सिरदर्द, चक्कर आना, वजन में उतार-चढ़ाव (प्लस या माइनस 2 किलो) - यह सब कोई विकृति नहीं है और न ही किसी बीमारी का संकेत है। हार्मोनल तैयारियां पर्याप्त लंबी अवधि के लिए निर्धारित की जाती हैं। पहले महीने के अंत तक, शरीर अनुकूल हो जाता है और सब कुछ सामान्य हो जाता है।
लेकिन, रक्त वाहिकाओं से जुड़ी वास्तव में गंभीर समस्याओं से बचने के लिए, दवा लिखने से पहले और इसे लेते समय जांच और परीक्षण करना अनिवार्य है। और केवल एक डॉक्टर ही आपको एक विशिष्ट हार्मोनल दवा लिख सकता है जो आपके स्वास्थ्य को नुकसान नहीं पहुंचाएगी।
मिथक 7: आप हमेशा हार्मोन का विकल्प ढूंढ सकते हैं।
हमेशा नहीं। ऐसी स्थितियाँ होती हैं जब हार्मोनल दवाएं अपरिहार्य होती हैं। मान लीजिए कि 50 वर्ष से कम उम्र की एक महिला के अंडाशय हटा दिए गए। परिणामस्वरूप, वह बहुत जल्दी बूढ़ी होने लगती है और स्वास्थ्य खोने लगती है। इस मामले में, 55-60 वर्ष की आयु तक उसके शरीर को हार्मोन थेरेपी द्वारा समर्थित किया जाना चाहिए। बेशक, बशर्ते कि उसकी अंतर्निहित बीमारी (जिसके कारण अंडाशय हटा दिए गए थे) में ऐसी नियुक्ति के लिए कोई मतभेद नहीं है।
इसके अलावा, कुछ बीमारियों में, न्यूरोसाइकिएट्रिस्ट द्वारा भी महिला सेक्स हार्मोन की सख्ती से सिफारिश की जा सकती है। उदाहरण के लिए, अवसाद के साथ.
संयुक्त मौखिक गर्भनिरोधक (सीओसी) हार्मोनल गर्भनिरोधक का एक प्रभावी, सुविधाजनक और किफायती तरीका है। दवाओं का विकल्प बहुत बड़ा है, और लगभग हर महिला संभावित जोखिमों और मतभेदों को ध्यान में रखते हुए अपने लिए सही विकल्प चुन सकती है। यह प्रति दिन एक गोली पीने के लिए पर्याप्त है - और अवांछित गर्भावस्था के खिलाफ विश्वसनीय सुरक्षा प्रदान की जाती है। COCs की विफलता दर 1% से कम है, और इस पैरामीटर में गर्भनिरोधक गोलियाँ नसबंदी के बाद दूसरे स्थान पर हैं। लेकिन यदि ट्यूबल बंधन अपरिवर्तनीय है, तो मौखिक गर्भ निरोधकों को पीना बंद कर दिया जा सकता है, और प्रजनन क्षमता बहाल हो जाएगी कम समय.
क्या स्तनपान कराने वाली माताओं के लिए हार्मोनल गोलियां लेना संभव है?
संयुक्त मौखिक गर्भ निरोधकों के निर्देशों में स्पष्ट रूप से कहा गया है: उन्हें दौरान नहीं लिया जाना चाहिए स्तनपान. इस मुद्दे पर बड़े पैमाने पर अध्ययन नहीं किए गए हैं, और सीओसी निर्माताओं को स्तनपान के दौरान ऐसी दवाओं पर प्रतिबंध लगाकर पुनर्बीमा दिया जाता है। हार्मोनल तैयारियों के बीच, स्तनपान कराने वाली माताओं को विशेष रूप से मिनी-पिल्स में, केवल शुद्ध जेस्टाजेन्स पर आधारित तैयारी की सिफारिश की जाती है।
स्त्री रोग संबंधी राष्ट्रीय दिशानिर्देशों से संकेत मिलता है कि बच्चे के 6 महीने का होने के बाद स्तनपान के दौरान सीओसी का उपयोग संभव है। बात यह है कि संयुक्त गर्भनिरोधक स्तन के दूध के उत्पादन को कम कर देते हैं, और यह बच्चे के जीवन के पहले छह महीनों में बहुत महत्वपूर्ण है। 6 महीने में, कई माताएं पहला पूरक आहार पेश करती हैं, और धीरे-धीरे बच्चे को एक वयस्क मेज पर स्थानांतरित कर दिया जाता है। यदि किसी कारण से किसी महिला को COCs लेने की आवश्यकता है, तो वह इस पर निर्णय ले सकती है, लेकिन स्त्री रोग विशेषज्ञ से सलाह लेने के बाद ही।
ई-लैक्टैन्सिया, नर्सिंग माताओं के लिए ज्ञात एक दवा मार्गदर्शिका, एथिनाइलेस्ट्रैडिओल देती है, जो कि अधिकांश संयुक्त दवाओं का हिस्सा है, 1 (कम) का जोखिम। यह संकेत दिया गया है कि थोड़ी मात्रा में यह पदार्थ स्तन के दूध में चला जाता है, लेकिन बच्चे पर कोई गंभीर परिणाम नहीं देखा गया। यहां वे यह भी लिखते हैं कि एस्ट्रोजेनिक दवाएं दूध उत्पादन को कम कर देती हैं, जिससे बच्चे के पोषण पर प्रतिकूल प्रभाव पड़ सकता है। टिप्पणियों में, साइट के लेखक सलाह देते हैं कि स्तनपान कराने वाली माताएं पूरे स्तनपान के दौरान और केवल विशेष मामलों में सीओसी लें।
यदि मैं गर्भनिरोधक गोलियाँ लेते समय गर्भवती हो जाऊं तो क्या होगा?
इस मुद्दे पर किए गए अध्ययनों से पता चला है कि संयुक्त मौखिक गर्भनिरोधक लेने के दौरान होने वाली गर्भावस्था व्यावहारिक रूप से खतरे में नहीं है। COCs की संरचना में एस्ट्रोजन और प्रोजेस्टेरोन के एनालॉग शामिल हैं - हार्मोन जो हर महिला के शरीर में उत्पन्न होते हैं। हालाँकि, इस बात का भी कोई स्पष्ट प्रमाण नहीं है कि सिंथेटिक एजेंट भ्रूण के लिए बिल्कुल सुरक्षित हैं। इस संबंध में, स्त्रीरोग विशेषज्ञ गर्भावस्था के तथ्य की पुष्टि होते ही गर्भनिरोधक गोलियाँ लेना बंद करने की सलाह देते हैं - लेकिन बस इतना ही। शिशु के लिए कोई महत्वपूर्ण परिणाम अपेक्षित नहीं है, गर्भपात आवश्यक नहीं है। यदि कोई महिला गर्भावस्था को बनाए रखने का निर्णय लेती है, तो उसके पास सुरक्षित रूप से सहन करने और समय पर एक स्वस्थ बच्चे को जन्म देने का पूरा मौका होता है।
COC चक्र के मध्य में पृष्ठभूमि में क्यों धब्बा लगाता है?
चक्र के बीच में रक्तस्राव गर्भनिरोधक गोलियाँ लेने के सामान्य दुष्प्रभावों में से एक है। इस घटना के दो कारण हैं:
- अनुकूलन अवधि. पहले तीन महीनों में, महिला का शरीर धीरे-धीरे नई दवा का आदी हो जाता है और इस समय कम स्पॉटिंग दिखाई दे सकती है। यह खतरनाक नहीं है, लेकिन यह आपकी भावनाओं पर नजर रखने लायक है। तीन माह के अंदर स्थिति सामान्य हो जायेगी और भविष्य में ऐसी कोई समस्या नहीं होगी.
- अपर्याप्त एस्ट्रोजन खुराक. एक सामान्य दुष्प्रभाव जो माइक्रोडोज़्ड COCs (एथिनिलेस्ट्रैडिओल 20 एमसीजी प्रति टैबलेट) का उपयोग करते समय होता है। इस मामले में, आपको अधिक मात्रा वाली दवा पर स्विच करना चाहिए बहुत ज़्यादा गाड़ापनएस्ट्रोजन (30 एमसीजी)। उदाहरण के लिए, जेस को यारीना या मिडियन से, लिंडिनेट 20 को लिंडिनेट 30 से बदला जा सकता है, आदि।
- प्रोजेस्टेरोन की अपर्याप्त खुराक. इस मामले में, चक्र के दूसरे भाग में स्पॉटिंग होती है। दवा को बदलने की जरूरत है.
गर्भनिरोधक गोलियाँ - क्या यह खतरनाक है? यदि आप हार्मोन पीते हैं तो क्या होता है?
हार्मोनल गर्भनिरोधक लेने से एक महिला खुद को अनचाहे गर्भ से सुरक्षित रख सकती है, लेकिन साथ ही उसे कुछ स्वास्थ्य समस्याएं भी हो सकती हैं। COCs की उन दवाओं के रूप में खराब प्रतिष्ठा है जो रक्त के थक्के और रक्त के थक्के का कारण बनती हैं। मौखिक गर्भनिरोधक लेने की पृष्ठभूमि के खिलाफ, यकृत और गुर्दे की कार्यप्रणाली में व्यवधान, यौन इच्छा में कमी और अन्य समस्याएं हो सकती हैं। कई महिलाएं ध्यान देती हैं कि गर्भनिरोधक गोलियां बंद करने के बाद मासिक धर्म चक्र गड़बड़ा जाता है और इसे बहाल होने में समय लगता है।
क्या COCs उतने ही डरावने हैं जितना उनके बारे में कहा जाता है? सबसे पहले, यह याद रखने योग्य है कि हम हार्मोन के बारे में बात कर रहे हैं, और उनके सेवन पर स्त्री रोग विशेषज्ञ से सहमति होनी चाहिए। ऐसी कई स्थितियाँ हैं जिनमें जन्म नियंत्रण गोलियों की सिफारिश नहीं की जाती है और ये खतरनाक भी हैं। एक डॉक्टर द्वारा परीक्षा से गुजरना आवश्यक है जो छिपी हुई विकृति की पहचान करने और जीव की व्यक्तिगत विशेषताओं को ध्यान में रखते हुए दवा का चयन करने में सक्षम होगा।
मैं बच्चे के जन्म के बाद हार्मोनल गर्भनिरोधक का उपयोग कब कर सकती हूं?
यदि कोई महिला अपने बच्चे को स्तनपान नहीं करा रही है, तो वह जन्म देने के 21 दिन बाद गर्भनिरोधक गोलियाँ लेना शुरू कर सकती है। कई स्त्री रोग विशेषज्ञ जल्दबाजी करने की सलाह नहीं देते हैं और प्रसवोत्तर स्राव समाप्त होने तक 6 सप्ताह तक इंतजार करने की सलाह देते हैं। यहां दो महत्वपूर्ण पहलू हैं:
- यदि बच्चे के जन्म के बाद 21 दिन से अधिक समय बीत चुका है, तो COCs लेने के पहले 7 दिनों में COCs का अतिरिक्त उपयोग किया जाना चाहिए। इस समय, मासिक धर्म चक्र को बहाल किया जा सकता है, ओव्यूलेशन होगा, और असुरक्षित संभोग के दौरान बच्चे का गर्भाधान होगा।
- यदि किसी महिला को संदेह है कि वह गर्भवती है (उदाहरण के लिए, रही है)। आत्मीयताबिना कंडोम के), आपको अगले मासिक धर्म की प्रतीक्षा करनी चाहिए या परीक्षण कराना चाहिए (एचसीजी के लिए रक्त दान करें), और यदि परिणाम नकारात्मक हो तो ही सीओसी लेना शुरू करें।
यदि एक युवा मां बच्चे को स्तनपान करा रही है, तो संयुक्त मौखिक गर्भनिरोधक निर्धारित नहीं किए जाते हैं। प्रोजेस्टोजेन (मिनी-पिल) लेने की सलाह दी जाती है।
गर्भपात या गर्भपात के बाद मैं गर्भनिरोधक गोलियाँ कब लेना शुरू कर सकती हूँ?
समय इस पर निर्भर करता है कि गर्भपात कब हुआ:
- यदि पहली तिमाही में गर्भपात या गर्भपात हुआ हो, तो आप गर्भाशय गुहा के इलाज के दिन गर्भनिरोधक गोलियाँ लेना शुरू कर सकती हैं।
- यदि गर्भपात या गर्भपात दूसरी तिमाही में हुआ था, तो आपको 21 दिन इंतजार करना होगा और फिर ऊपर बताई गई योजना का पालन करना होगा (बच्चे के जन्म के बाद सीओसी लेना देखें)।
इन शर्तों के तहत, अतिरिक्त सुरक्षा (कंडोम) की आवश्यकता नहीं है।
क्या मौखिक गर्भ निरोधकों का गर्भपात प्रभाव पड़ता है?
उचित और नियमित उपयोग के साथ, जन्म नियंत्रण गोलियों का गर्भपात प्रभाव व्यावहारिक रूप से समाप्त हो जाता है। दवा ओव्यूलेशन को पूरी तरह से रोक देती है। अंडाणु परिपक्व नहीं होता है, शुक्राणु उसे शारीरिक रूप से निषेचित नहीं कर पाते हैं और बच्चे का गर्भाधान नहीं हो पाता है। इस मामले में किसी निष्फल प्रभाव का कोई सवाल ही नहीं है।
दुर्लभ स्थितियों में, डिबग्ड सिस्टम विफल हो जाता है, और ओव्यूलेशन होता है। इसका कारण दवा का अव्यवस्थित उपयोग, लंबे समय तक दस्त या कुछ एंटीबायोटिक दवाओं का एक साथ उपयोग है। और यह कोई गलती से छूटी हुई गोली नहीं है। जन्म नियंत्रण की गोलियों को काम करना बंद करने के लिए, कम से कम 7 दिन ऐसे बीतने चाहिए जब हार्मोन रक्तप्रवाह में प्रवेश न करें या अपर्याप्त मात्रा में दिखाई दें। और इस स्थिति में, आपातकालीन सुरक्षा काम करती है - दवा के प्रभाव में पतला एंडोमेट्रियम, भ्रूण के अंडे को स्वीकार करने में सक्षम नहीं होता है। प्रत्यारोपण नहीं होता है, भ्रूण मर जाता है, 2 सप्ताह तक गर्भपात होता है।
महत्वपूर्ण! सीओसी लेने की पृष्ठभूमि के खिलाफ गर्भपात प्रभाव के विकास के लिए, बहुत सारे कारकों के संयोग की आवश्यकता होती है, और यह स्थिति दुर्लभ है। जन्म नियंत्रण गोलियों के उचित उपयोग से ऐसी स्थिति की संभावना लगभग शून्य हो जाती है।
क्या हार्मोनल गर्भनिरोधक लेने से बांझपन हो सकता है?
जन्म नियंत्रण गोलियाँ गर्भनिरोधक की प्रतिवर्ती विधियाँ हैं। दवा बंद करने के बाद अगले कुछ महीनों में प्रजनन क्षमता बहाल हो जाती है। सैद्धांतिक रूप से, ओव्यूलेशन पहले प्राकृतिक चक्र की शुरुआत में ही हो सकता है। व्यवहार में, एक महिला के शरीर को नई परिस्थितियों के अनुकूल होने में लगभग 2-3 महीने लगते हैं। आंकड़ों के अनुसार, COCs के उन्मूलन के बाद 3-12 महीनों के भीतर बच्चे का गर्भाधान होता है।
यदि गर्भनिरोधक के बिना एक वर्ष तक नियमित संभोग करने से कोई परिणाम नहीं मिलता है, तो आपको डॉक्टर से परामर्श लेना चाहिए। जैसा कि अभ्यास से पता चलता है, इस स्थिति का कारण प्रजनन अंगों की एक अव्यक्त विकृति हो सकती है, जो COCs के उपयोग के दौरान पता नहीं चली। वापसी की पृष्ठभूमि के खिलाफ, रोग अक्सर बढ़ता है, जिससे बांझपन होता है। दुर्लभ मामलों में, समस्या का तात्कालिक कारण हार्मोनल गर्भ निरोधकों के लंबे समय तक उपयोग की पृष्ठभूमि के खिलाफ अंडाशय की खराबी है।
क्या गर्भनिरोधक गोलियाँ गर्भाशय ग्रीवा, डिम्बग्रंथि या स्तन कैंसर का कारण बनती हैं?
सर्वाइकल कैंसर के संबंध में स्त्री रोग विशेषज्ञों को कोई संदेह नहीं है - एचपीवी (ह्यूमन पेपिलोमावायरस) संक्रमण को इस स्थिति का कारण माना जाता है। इस बात के प्रमाण हैं कि गर्भ निरोधकों के उपयोग से घातक ट्यूमर का पता लगाने का प्रतिशत बढ़ जाता है, लेकिन यह डॉक्टर के पास अधिक बार जाने से जुड़ा है। सीओसी लेने वाली महिलाएं आमतौर पर साल में कम से कम एक बार स्त्री रोग विशेषज्ञ के पास जाती हैं और जांच के दौरान ऑन्कोसाइटोलॉजी के लिए एक स्मीयर लिया जाता है। आश्चर्य की बात नहीं है, यह रोगियों की इस श्रेणी में है कि कैंसर सहित गर्भाशय ग्रीवा की बीमारियों का अधिक बार पता लगाया जाता है, लेकिन मुख्य रूप से प्रारंभिक चरण में (जो फिर से नियमित निवारक परीक्षाओं से जुड़ा होता है)।
स्तन कैंसर के संबंध में, दवाओं के निर्देशों में हार्मोनल गर्भ निरोधकों के निर्माता इस विषय पर किए गए अध्ययनों का उल्लेख करते हैं। विश्लेषण से पता चलता है कि गर्भनिरोधक गोलियाँ लेने वाली महिलाओं में विकृति विकसित होने की संभावना थोड़ी बढ़ जाती है। लेकिन चूंकि घातक ट्यूमर का पता आमतौर पर 40 साल की उम्र के बाद चलता है, और इस उम्र में किसी के लिए सीओसी लेना दुर्लभ है, इसलिए जोखिम का प्रतिशत इतना अधिक नहीं है। स्तन कैंसर और संयुक्त मौखिक गर्भ निरोधकों के बीच संबंध सिद्ध नहीं हुआ है।
अच्छी खबर:
- सीओसी का नियमित सेवन, और इसलिए सार्कोमा - मायोमेट्रियम का एक घातक ट्यूमर।
- गर्भ निरोधकों के उपयोग की पृष्ठभूमि में, घातक ट्यूमर सहित डिम्बग्रंथि रोग कम आम हैं।
दुर्लभ मामलों में, मौखिक गर्भ निरोधकों के उपयोग की पृष्ठभूमि के खिलाफ, यकृत के सौम्य और घातक नियोप्लाज्म में वृद्धि देखी जाती है।
क्या मास्टोपैथी के साथ COC पीना संभव है?
मास्टोपेथी जन्म नियंत्रण गोलियाँ लेने के लिए कोई विपरीत संकेत नहीं है। इसके विपरीत, डॉक्टर अक्सर स्तन ग्रंथियों के सौम्य रोगों के लिए सीओसी लिखते हैं। केवल यह याद रखना महत्वपूर्ण है कि दवा लेते समय छाती में सूजन और कुछ दर्द हो सकता है। ये लक्षण मास्टोपैथी के साथ होने वाले लक्षणों के समान हैं, और कभी-कभी आप किसी विशेषज्ञ से परामर्श किए बिना नहीं रह सकते।
गर्भनिरोधक गोलियां लेने वाली सभी महिलाओं को सलाह दी जाती है कि वे नियमित रूप से अपने स्तनों की स्वयं जांच कराएं और साल में एक बार किसी मैमोलॉजिस्ट से मिलें।
क्या किशोर जन्म नियंत्रण गोलियाँ ले सकते हैं?
किशोरों के लिए, हार्मोनल गर्भनिरोधक केवल मासिक धर्म (पहली माहवारी) की शुरुआत के बाद संकेतों के अनुसार निर्धारित किए जाते हैं। यदि हम 15-18 वर्ष की एक लड़की के बारे में बात कर रहे हैं जो यौन गतिविधि में प्रवेश कर चुकी है, तो सूक्ष्म खुराक वाली दवाओं (जेस, नोविनेट, जेनाइन, लिंडिनेट 20) का उपयोग करना संभव है। यौवन के दौरान गर्भाशय रक्तस्राव के साथ, हार्मोनल दवाएं निर्धारित की जा सकती हैं उपचारात्मक उद्देश्यएक निश्चित पैटर्न के अनुसार.
क्या 40 की उम्र में रजोनिवृत्ति से पहले हार्मोनल गर्भनिरोधक लेना संभव है?
संयुक्त मौखिक गर्भनिरोधक आमतौर पर प्रारंभिक प्रजनन अवधि में महिलाओं को निर्धारित किए जाते हैं - 35 वर्ष तक। अधिक उम्र में और रजोनिवृत्ति से ठीक पहले, COCs का उपयोग निम्नलिखित स्थितियों में संभव है:
- महिला धूम्रपान नहीं करती.
- ऐसी कोई पुरानी विकृति नहीं है जो एक विरोधाभास (मुख्य रूप से हृदय रोग, उच्च रक्तचाप, स्तन ट्यूमर) बन सकती है।
35 वर्ष से अधिक उम्र की महिलाओं के लिए COCs का धूम्रपान निषेध है। रजोनिवृत्ति के दौरान गर्भनिरोधक गोलियाँ निर्धारित नहीं की जाती हैं।
क्या फाइब्रॉएड या एंडोमेट्रियोसिस के साथ जन्म नियंत्रण गोलियाँ पीना संभव है?
संयुक्त मौखिक गर्भ निरोधकों को गर्भाशय फाइब्रॉएड और एंडोमेट्रियोसिस के उपचार में शामिल किया गया है। ऐसी दवाएं अक्सर युवा महिलाओं को दी जाती हैं, जिनमें गर्भावस्था की योजना बना रही महिलाएं भी शामिल हैं। सीओसी लेना सर्जरी की तैयारी के चरणों में से एक हो सकता है। अक्सर ऐसे फंड बाद में निर्धारित किए जाते हैं शल्य चिकित्सापुनर्वास के चरण में.
क्या मौखिक गर्भनिरोधक एसटीडी से बचाते हैं?
जन्म नियंत्रण गोलियाँ यौन संचारित संक्रमणों से रक्षा नहीं करती हैं। यदि कोई महिला अपने साथी के बारे में निश्चित नहीं है या यौन रूप से स्वच्छंद है, तो उसे अतिरिक्त रूप से कंडोम का उपयोग करना चाहिए।
नोट: "डबल डच विधि" COC + कंडोम है। यह वह योजना है जो कुछ यूरोपीय देशों में यौन रूप से सक्रिय किशोरों के लिए अनुशंसित है।
क्या महिलाएं गर्भनिरोधक गोलियाँ पी सकती हैं?
संयुक्त मौखिक गर्भनिरोधक रक्त के थक्के को उत्तेजित करते हैं और शिरा घनास्त्रता के विकास के जोखिम को आधा कर देते हैं। निकोटीन का रक्त वाहिकाओं पर भी नकारात्मक प्रभाव पड़ता है, जिससे वे सिकुड़ जाती हैं और घनास्त्रता की संभावना बढ़ जाती है। इन कारकों का संयोजन बहुत खतरनाक है, इसलिए जो महिलाएं गर्भनिरोधक गोलियां लेती हैं उन्हें धूम्रपान बंद करने की सलाह दी जाती है।
मौखिक गर्भनिरोधक लेते समय मासिक धर्म क्यों नहीं होते?
दुर्लभ मामलों में, COCs के सही और नियमित उपयोग से भी नियत समय पर रक्तस्राव नहीं होता है। इस घटना के दो कारण हो सकते हैं:
- गर्भावस्था. निदान की पुष्टि करने के लिए, एचसीजी निर्धारित करने के लिए परीक्षण करना या रक्त दान करना आवश्यक है।
- अंडाशय के रोग. अल्ट्रासाउंड कराना और स्त्री रोग विशेषज्ञ से अपॉइंटमेंट लेना आवश्यक है।
यदि कोई गर्भावस्था नहीं है और कोई विकृति का पता नहीं चला है, तो एमेनोरिया को एक आकस्मिक विफलता माना जाना चाहिए।
हार्मोनल गोलियों से मासिक धर्म कैसे बदलता है?
गर्भनिरोधक लेने की पृष्ठभूमि में, मासिक धर्म नहीं आता है, लेकिन मासिक धर्म जैसा स्राव होता है। नियमित मासिक धर्म की तुलना में, वे अधिक छोटे, छोटे (4 दिन से अधिक नहीं) और व्यावहारिक रूप से दर्द रहित होते हैं। प्रीमेंस्ट्रुअल सिंड्रोम भी दूर हो जाता है। चक्र के अंत में आदतन मूड परिवर्तन गायब हो जाते हैं, पेट के निचले हिस्से और पीठ के निचले हिस्से में दर्द परेशान नहीं करता है। चक्र नियमित हो जाता है: मासिक धर्म हमेशा एक ही दिन और एक ही घंटे पर आता है। ये सभी प्रभाव COC के सुखद बोनस में से हैं।
क्या मैं आपातकालीन गर्भनिरोधक के लिए जन्म नियंत्रण का उपयोग कर सकता हूँ?
COCs का उपयोग आपातकालीन गर्भनिरोधक के लिए दवा के रूप में नहीं किया जाता है। इस प्रयोजन के लिए, जेस्टजेन या प्रोस्टाग्लैंडीन पर आधारित अन्य साधन भी हैं।
क्या हार्मोन लेने से वजन बढ़ता है?
पुरानी पीढ़ी के गर्भनिरोधक वास्तव में ऊतकों में द्रव प्रतिधारण में योगदान करते हैं, साथ ही चयापचय प्रक्रियाओं को धीमा कर देते हैं। यह सब इस तथ्य की ओर ले जाता है कि COCs लेते समय एक महिला का वजन कुछ बढ़ सकता है। दवा बंद करने के बाद भी शरीर के वजन में उछाल देखा जाता है, जब एक और हार्मोनल पुनर्गठन होता है। यदि आपका वजन अधिक है, तो एंडोक्रिनोलॉजिस्ट से परामर्श करने में कोई हर्ज नहीं होगा और उसके बाद ही गर्भनिरोधक के चयन के बारे में बात करना संभव होगा।
ड्रोसपाइरोनोन (यारीना, जेस, मिडियाना) पर आधारित आधुनिक गर्भनिरोधक गोलियों में एंटीमिनरलकॉर्टिकॉइड प्रभाव होता है। वे शरीर में द्रव प्रतिधारण में योगदान नहीं करते हैं और वजन नहीं बढ़ाते हैं।
अगर मैं गर्भनिरोधक गोलियाँ लूं तो क्या मेरे चेहरे पर बाल उग सकते हैं?
नहीं, यह एक मिथक है. गर्भनिरोधक गोलियों में केवल महिला सेक्स हार्मोन होते हैं। नवीनतम पीढ़ी के उत्पादों से पुरुष पैटर्न बाल विकास, मुँहासा और अन्य अप्रिय प्रभाव नहीं होते हैं।
जन्म नियंत्रण गोलियाँ काम क्यों नहीं करतीं?
कारण भिन्न हो सकते हैं:
- महिला ने गलत तरीके से दवा ली, अव्यवस्थित ढंग से, ब्रेक लिया।
- सीओसी लेते समय लंबे समय तक उल्टी या दस्त होती रही।
- एंटीबायोटिक्स या अन्य दवाओं के एक साथ उपयोग से दवा की प्रभावशीलता कम हो गई है।
- गर्भनिरोधक गोलियां निकलीं नकली!
- सितारे उस तरह पंक्तिबद्ध नहीं हुए जिस तरह उन्हें होना चाहिए।
कुल मिलाकर, अनचाहे गर्भ से बचाव का एकमात्र विश्वसनीय तरीका परहेज़ है, और अन्य सभी उपाय विफल हो सकते हैं। एक राय है कि यदि कोई बच्चा वास्तव में पैदा होना चाहता है, तो कोई भी गर्भनिरोधक उसे नहीं रोकेगा।
आज, अवांछित गर्भधारण से सुरक्षा के सभी तरीकों के बीच प्रभावशीलता के मामले में हार्मोन के उपयोग से गर्भनिरोधक अग्रणी स्थान रखता है। इन दवाओं में एस्ट्रोजेन और प्रोजेस्टिन होते हैं - कृत्रिम रूप से निर्मित महिला सेक्स हार्मोन।
टैबलेट के रूप में उत्पादित दवाएं, जिनमें मुख्य सक्रिय तत्व गर्भावस्था को रोकने के लिए उपयोग किए जाने वाले हार्मोन होते हैं, संयुक्त मौखिक गर्भनिरोधक कहलाते हैं।
वर्गीकरण

एस्ट्रोजेन और प्रोजेस्टिन की मात्रा के अनुसार, गर्भनिरोधक हैं:
- एकल-चरण या मोनोफैसिक - हार्मोन की समान मात्रा वाली गोलियाँ पूरे मासिक धर्म चक्र के दौरान प्रतिदिन उपयोग की जाती हैं। समूह की मुख्य दवाओं के निम्नलिखित नाम हैं: रेगुलोन, डायने-35, नोविनेट, लोगेस्ट। ऐसी दवाओं का उपयोग अक्सर 24-26 वर्ष तक की युवा, अशक्त महिलाओं द्वारा किया जाता है।
- दो चरण. इन हार्मोनों की विभिन्न सामग्री वाली तैयारी। इस समूह का प्रतिनिधि दवा एंटेओविन है।
- तीन फ़ेज़। हार्मोन की परिवर्तनशील मात्रा के कारण, दवाएं उनके मात्रात्मक परिवर्तन की नकल करती हैं महिला शरीर. इस समूह के प्रतिनिधियों में से निम्नलिखित को प्रतिष्ठित किया जा सकता है: ट्राइज़िस्टन, ट्राइकविलर, ट्राई-रेगोल।
पूरे मासिक धर्म चक्र के दौरान, एक महिला के शरीर में विभिन्न हार्मोनों की सामग्री में प्राकृतिक उतार-चढ़ाव होता है। उनका अनुकरण करते हुए, तीन-चरण गर्भनिरोधक सबसे अधिक शारीरिक हैं, मोनोफैसिक दवाओं में यह क्षमता सबसे कम सीमा तक होती है। लेकिन यह तथ्य दूसरों पर तीन-चरण हार्मोनल एजेंटों के लाभ के बारे में बात नहीं करता है। सभी गर्भ निरोधकों को व्यक्तिगत रूप से चुना जाता है।
विशेषज्ञों के अनुसार, ज्यादातर मामलों में मोनोफैसिक गोलियां युवा लड़कियों के लिए अधिक उपयुक्त होती हैं। 27 वर्ष से अधिक उम्र की महिलाओं को मुख्य रूप से तीन-चरण गर्भनिरोधक निर्धारित किए जाते हैं।
एकल-चरण दवाओं के एक पैकेज में अक्सर 21 गोलियाँ होती हैं, बहुत कम अक्सर 28 होती हैं। और तीन-चरण दवाओं में, इसके विपरीत, हमेशा तीन अलग-अलग रंगों की 28 गोलियाँ होती हैं।
दैनिक सेवन के लिए गणना की गई एस्ट्रोजन की मात्रात्मक सामग्री के अनुसार, दवाओं को इसमें विभाजित किया गया है:
- अत्यधिक खुराक.
- कम खुराक।
- सूक्ष्म खुराक।
परिचालन सिद्धांत
दवाओं के प्रोजेस्टोजेनिक घटक में गर्भनिरोधक गोलियों का मुख्य प्रभाव होता है।
किसी भी गर्भनिरोधक की संरचना में बहिर्जात एस्ट्रोजन शामिल होता है। इसका मुख्य लक्ष्य दवा लेने पर होने वाली कमी को पूरा करना है। एक महिला के शरीर में एस्ट्रोजेन का प्रमुख गठन अंडाशय में होता है। संयुक्त मौखिक गर्भनिरोधक रोमों की वृद्धि और परिपक्वता को रोककर इसके संश्लेषण को अवरुद्ध करते हैं। एस्ट्रोजन की क्रिया का मूल सिद्धांत मासिक धर्म चक्र के पाठ्यक्रम और गर्भाशय म्यूकोसा की कोशिकाओं के शारीरिक प्रजनन को नियंत्रित करना है, जो चिकित्सकीय रूप से अंतर-मासिक रक्तस्राव की अनुपस्थिति से प्रकट होता है।
हार्मोन के मात्रात्मक मूल्य की परवाह किए बिना, गर्भनिरोधक गोलियों की कार्रवाई का सिद्धांत समान है:
- वे कूप से अंडे के विकास और रिहाई को रोकते हैं।
- गर्भाशय ग्रीवा स्राव की मजबूत चिपचिपाहट के कारण वे शुक्राणु की गति में बाधा डालते हैं।
- वे गर्भाशय की श्लेष्म परत पर कार्य करते हैं, भ्रूण के स्थिरीकरण को रोकते हैं।
- फैलोपियन ट्यूब के माध्यम से शुक्राणु की गति को धीमा करें।
गर्भाधान और निषेचित अंडे के आगे के विकास पर प्रभाव के ये सभी तंत्र संयुक्त मौखिक गर्भ निरोधकों को गर्भावस्था को रोकने के लिए सबसे प्रभावी दवाओं की श्रेणी में लाते हैं।
डॉक्टर की मदद करें

दवाओं के विभिन्न समूहों में हार्मोन की अलग-अलग खुराक होती है, जो उनके विशिष्ट दवा प्रभाव और दुष्प्रभावों को निर्धारित करती है। इसलिए, गर्भ निरोधकों का व्यक्तिगत चयन स्त्री रोग विशेषज्ञ का कार्य है।
आप डॉक्टर की नियुक्ति और परामर्श के बिना संयुक्त मौखिक गर्भ निरोधकों को स्वयं खरीद या उपयोग नहीं कर सकते हैं!
एक विशिष्ट दवा का चयन करने के लिए, डॉक्टर जोखिम कारकों का आकलन करने और गर्भ निरोधकों के विभिन्न समूहों को लेने के लिए मतभेदों की पहचान करने के लिए परीक्षाओं की आवश्यक सूची निर्धारित करता है:
- प्रसूति-स्त्री रोग विशेषज्ञ द्वारा जांच। योनि और गर्भाशय ग्रीवा की दीवारों से लिए गए स्मीयरों के सेलुलर और माइक्रोबियल घटकों पर एक अध्ययन। नियोप्लास्टिक और संक्रामक रोगों की जांच।
- अल्ट्रासाउंड (अल्ट्रासाउंड) का उपयोग करके पैल्विक अंगों की वाद्य जांच। मासिक धर्म के बाद की अवधि में और एक चक्र के भीतर अगले से पहले दो बार परीक्षा की जाती है। जब यह किया जाता है, तो डॉक्टर गर्भाशय की दीवार के श्लेष्म झिल्ली की कोशिकाओं के विकास और भेदभाव, रोम और ओव्यूलेशन की वृद्धि की प्रक्रियाओं की निगरानी करता है। समानांतर में, पैल्विक अंगों के सहवर्ती शारीरिक और कार्यात्मक विकृति को बाहर रखा गया है।
- स्तन ग्रंथियों की जांच. इसे स्त्री रोग विशेषज्ञ और मैमोलॉजिस्ट द्वारा किया जा सकता है।
- ट्यूमर संरचनाओं को बाहर करने के लिए अल्ट्रासाउंड (अल्ट्रासाउंड) का उपयोग करके स्तन ग्रंथियों की जांच। संकेतों के अनुसार, मैमोग्राम की नियुक्ति।
- संकेतों के अनुसार, रक्त में हार्मोन की सामग्री को नियंत्रित करने के लिए प्रयोगशाला परीक्षण निर्धारित करना संभव है।
केवल व्यक्तिगत रूप से अध्ययन सख्ती से किए जाने के बाद, डॉक्टर एक महिला के लिए संयुक्त मौखिक गर्भनिरोधक की एक निश्चित तैयारी चुन सकते हैं।
औषधियों के चयन की योजना:
- अतीत और पुरानी बीमारियों के बारे में प्रश्नावली. पारिवारिक रोगों के बारे में जानकारी का संग्रह. स्त्री रोग संबंधी परीक्षा डेटा. विश्व स्वास्थ्य संगठन के सार्वभौमिक पात्रता मानदंडों का उपयोग करते हुए, किसी महिला के लिए पात्रता का निर्धारण करना अलग - अलग प्रकारगर्भनिरोधक.
- संयुक्त मौखिक गर्भ निरोधकों के एक निश्चित समूह की दवा का चयन, उनके गुणों और आवश्यक चिकित्सीय प्रभावों के आधार पर किया जाता है।
- तीन से चार महीनों के संदर्भ में, एक महिला की सामान्य स्थिति के निर्धारण के साथ उसके स्वास्थ्य की निगरानी करना। हार्मोनल गर्भ निरोधकों की क्रिया का नियंत्रण। दवा सहनशीलता का निर्धारण.
- दवाओं के घटकों के प्रति साइड इफेक्ट या व्यक्तिगत असहिष्णुता की स्थिति में, गर्भनिरोधक को बदलना या रद्द करना।
- संयुक्त मौखिक गर्भ निरोधकों के उपयोग की अवधि के दौरान एक महिला का पंजीकरण। हर छह महीने में एक बार स्त्री रोग संबंधी अपॉइंटमेंट निर्धारित करें।
लक्षण, जिनकी उपस्थिति से एक महिला को सचेत हो जाना चाहिए:
- पैरों में भारीपन और तेज़ दर्द।
- पेट और छाती में असहनीय दर्द होना।
- एक महीने या उससे अधिक समय तक कमजोरी और अस्वस्थता का दिखना।
- बहरापन।
- वाणी और दृष्टि हानि.
यदि आप इन लक्षणों का अनुभव करते हैं, तो तुरंत चिकित्सा सलाह लें। वे दवाओं के घटकों या बीमारी के लक्षणों के प्रति व्यक्तिगत असहिष्णुता की अभिव्यक्ति हो सकते हैं, जिसकी घटना संयुक्त मौखिक गर्भ निरोधकों के उपयोग से शुरू हो सकती है।
गर्भनिरोधक गोलियाँ कैसे लें?

मौखिक गर्भनिरोधक 21 और 28 गोलियों के पैक में उपलब्ध हैं। तीरों का उपयोग करके या छाले पर सप्ताह के दिनों को इंगित करके, निर्माता उन्हें लेने का क्रम निर्धारित करते हैं। जन्म नियंत्रण गोलियाँ लेने के पहले सप्ताह से ही काम करना शुरू कर देती हैं।
21 कैप्सूल वाली गर्भनिरोधक गोलियाँ कैसे लें? दवाओं के गर्भनिरोधक प्रभाव को प्राप्त करने के लिए, उन्हें प्रतिदिन एक गोली का उपयोग करना चाहिए। आपको अपने मासिक धर्म चक्र के पहले दिन से ही गर्भनिरोधक गोलियाँ लेना शुरू कर देना चाहिए। उनके स्वागत के अंत में सात दिनों के लिए विराम लगाया जाता है। इसके बाद, गर्भनिरोधक का एक नया खरीदा हुआ पैक शुरू किया जाता है। इस सप्ताह के दौरान मासिक धर्म जैसी प्रतिक्रिया होती है। ब्रेक के दौरान, दवाओं का गर्भनिरोधक प्रभाव संरक्षित रहता है, इसलिए अतिरिक्त सुरक्षा उपायों की आवश्यकता नहीं होती है।
चक्र के पहले दिन से 28 गोलियों वाली जन्म नियंत्रण गोलियाँ लेना शुरू करना अनिवार्य है, लेकिन इनका उपयोग सात दिनों के अंतराल के बिना किया जाता है। एक पैकेज ख़त्म करने के बाद, तुरंत नए पैकेज के लिए आगे बढ़ें। चक्र के 21वें और 28वें दिन के बीच मासिक धर्म जैसी प्रतिक्रिया होती है।
मौखिक गर्भनिरोधक लेने के वर्ष के अंत में, अंडाशय के हार्मोन-उत्पादक कार्य को फिर से शुरू करने के लिए उनके उपयोग को तीन से चार महीने के लिए रोकना आवश्यक है। इस दौरान अनियोजित गर्भधारण से बचाव के लिए अन्य गर्भनिरोधक उपायों का इस्तेमाल करना जरूरी है।
याद रखें कि संयुक्त मौखिक गर्भनिरोधक दवाओं के कई अन्य समूहों के साथ असंगत हैं।
वे मेल नहीं खाते:
- आक्षेपरोधी।
- जीवाणुरोधी औषधियाँ।
- फेफड़ों की बीमारियों के इलाज के लिए आवश्यक दवाएं।
दवाओं के इन समूहों के संयुक्त उपयोग से दुष्प्रभाव की शुरुआत होती है और गर्भनिरोधक गुणों में कमी आती है। यह समय अतिरिक्त सावधानियां बरतने का है।
हर बार जब डॉक्टर एक्सट्रैजेनिटल पैथोलॉजी के इलाज के लिए दवाएं लिखते हैं, तो संयुक्त मौखिक गर्भ निरोधकों को लेने के बारे में चेतावनी देना आवश्यक है।
गर्भधारण से पहले दवाओं का उपयोग करने पर अध्ययनों ने गर्भावस्था और भ्रूण के दौरान हानिकारक प्रभावों की अनुपस्थिति को साबित किया है। गर्भावस्था की उपस्थिति की पहली धारणा पर, गर्भ निरोधकों के उपयोग को रोकना आवश्यक है। गर्भावस्था के शुरुआती चरणों में दवाओं का कभी-कभी उपयोग भी डरावना नहीं है। साथ ही उनका स्वागत इसमें रुकावट का कारण नहीं है.
मौखिक गर्भनिरोधक लेने के अंत में, थोड़े समय में अंतःस्रावी-प्रजनन प्रणाली का पर्याप्त काम फिर से शुरू हो जाता है। दवाओं के अल्पकालिक उपयोग से हाइपोथैलेमस-पिट्यूटरी-डिम्बग्रंथि प्रणाली के रिसेप्टर्स की संवेदनशीलता में वृद्धि करके अंडों की वृद्धि और परिपक्वता को बढ़ावा मिलता है। मौखिक गर्भ निरोधकों का उपयोग न करने के एक वर्ष के भीतर 80% से अधिक महिलाएँ गर्भवती हो जाती हैं। यह तथ्य जनसंख्या में प्रजनन क्षमता के स्तर से मेल खाता है।
गर्भाशय म्यूकोसा के ठीक होने के समय के बराबर अवधि के भीतर मौखिक गर्भ निरोधकों को रोकने के बाद मासिक धर्म प्रकट होता है। कुछ महिलाओं में एमेनोरिया (मासिक धर्म की अनुपस्थिति) छह महीने तक बनी रहती है। ऐसी स्थिति होने पर आपको डॉक्टर से सलाह लेनी चाहिए।
यदि आपसे कोई अपॉइंटमेंट छूट जाए तो क्या करें?

नशे में एक गोली भूल जाने की स्थिति में, मेज़बान को इसे तुरंत लेना चाहिए। गर्भ निरोधकों की अगली खुराक आपके सामान्य समय पर ली जानी चाहिए, भले ही आपको एक दिन में दो गोलियाँ लेने की आवश्यकता हो। यदि दवा लेने में देरी 12 घंटे से कम है, तो अन्य गर्भनिरोधक उपायों का उपयोग करने की कोई आवश्यकता नहीं है। यदि समय पार हो गया है, तो अगले मासिक धर्म से पहले की अवधि में किसी अन्य प्रकार के गर्भनिरोधक का उपयोग करना संभव है।
यदि दो गोलियाँ छूट जाएँ तो गर्भनिरोधक गोलियाँ कैसे लें? यह याद आते ही उन्हें तुरंत ले जाना जरूरी है। अगले दिन आपको अगली दो गोलियाँ लेनी होंगी। रक्त हार्मोन के अत्यधिक सेवन की पृष्ठभूमि के खिलाफ, रक्तस्राव हो सकता है। दवाओं का गर्भनिरोधक प्रभाव कम हो जाता है, जिसके लिए गर्भनिरोधक के अन्य तरीकों के उपयोग की आवश्यकता होती है।
यदि आप अधिक गोलियाँ छोड़ते हैं, तो आपको गर्भनिरोधक की इस विधि को छोड़ने के बारे में सोचना चाहिए। यही वह समय है जब वे गर्भनिरोधक के अन्य तरीकों का चयन और उपयोग करना शुरू करते हैं।
हममें से कई लोगों के लिए, "हार्मोनल ड्रग्स" शब्द खतरनाक लगता है। अधिकांश लोगों की अवधारणा में जो दवा और फार्मास्यूटिकल्स से संबंधित नहीं हैं, हार्मोन राक्षसी शक्ति की गोलियाँ हैं जो समान राक्षसी दुष्प्रभाव लाते हैं।
ये डर किस पर आधारित हैं? और यदि हार्मोन इतने हानिकारक हैं, तो उनका इतने व्यापक रूप से उपयोग क्यों किया जाता है? आइए मिलकर यह पता लगाने की कोशिश करें कि वास्तव में हार्मोनल गोलियां क्या हैं।
वर्गीकरण
हार्मोनल दवाओं में हार्मोन या पदार्थ होते हैं जिनमें हार्मोन (हार्मोनोइड) के समान गुण होते हैं। हार्मोन मानव अंतःस्रावी ग्रंथियों में उत्पादित होते हैं और रक्तप्रवाह के माध्यम से विभिन्न अंगों और प्रणालियों में वितरित होते हैं, जो शरीर के महत्वपूर्ण कार्यों को नियंत्रित करते हैं।
हार्मोनल दवाओं को सशर्त रूप से हार्मोन तैयारियों में विभाजित किया जा सकता है:
- पिट्यूटरी.
इनमें कोरियोनिक गोनाडोट्रोपिन और ऑक्सीटोसिन शामिल हैं, जो शायद हर महिला को पता है;
- थाइरॉयड ग्रंथि।
इन निधियों का उपयोग अपने स्वयं के हार्मोन के अपर्याप्त उत्पादन (उदाहरण के लिए, हाइपोथायरायडिज्म के साथ) और विपरीत स्थिति - हार्मोन के अत्यधिक उत्पादन के इलाज के लिए किया जाता है;
- अग्न्याशय.
इस समूह का सबसे प्रसिद्ध साधन इंसुलिन की तैयारी है;
- पैराथाइराइड ग्रंथियाँ;
- गुर्दों का बाह्य आवरण।
इस समूह में ग्लूकोकार्टिकोस्टेरॉइड्स शामिल हैं, जिनका व्यापक रूप से दवा की कई शाखाओं में सूजन-रोधी, एंटीएलर्जिक और एनाल्जेसिक एजेंटों के रूप में उपयोग किया जाता है;
- सेक्स हार्मोन: एस्ट्रोजेन (मुख्य एस्ट्राडियोल है), जेस्टाजेन, एण्ड्रोजन;
- अनाबोलिक एजेंट।
हार्मोनल गोलियों से क्या इलाज किया जाता है?
रोगियों की ओर से हार्मोनल दवाओं के प्रति बहुत सतर्क रवैये के बावजूद, हम सुरक्षित रूप से कह सकते हैं कि ये दवाएं अत्यंत आवश्यक और महत्वपूर्ण हैं। अक्सर, केवल हार्मोनल दवाएं ही लंबे समय से बीमार व्यक्ति को अच्छी गुणवत्ता वाला जीवन प्रदान करने में सक्षम होती हैं, और कभी-कभी तो जीवन ही बचा लेती हैं।
हार्मोनल गोलियों से थेरेपी आवश्यक है:
- मौखिक गर्भनिरोधक;
- रजोनिवृत्ति उपरांत महिलाओं और टेस्टोस्टेरोन की कमी से पीड़ित वृद्ध पुरुषों में हार्मोन रिप्लेसमेंट थेरेपी;
- सूजन और एलर्जी रोगों का उपचार;
- हार्मोनल कमी का इलाज.
इन विकृतियों में हाइपोथायरायडिज्म, टाइप 1 मधुमेह मेलेटस, एडिसन रोग और अन्य बीमारियाँ शामिल हैं;
- कई ऑन्कोलॉजिकल रोगों का उपचार।
मौखिक गर्भनिरोधक. आधुनिक चिकित्सा की उपलब्धियाँ
 हार्मोनल गर्भ निरोधकों के विकास की शुरुआत करने वाला पहला अध्ययन 1921 की शुरुआत में किया गया था। दस साल बाद, वैज्ञानिकों ने पहले ही स्टेरॉयड हार्मोन की संरचना का सटीक पता लगा लिया है और पाया है कि सेक्स हार्मोन की उच्च खुराक ओव्यूलेशन को रोकती है, यानी अवरुद्ध करती है।
हार्मोनल गर्भ निरोधकों के विकास की शुरुआत करने वाला पहला अध्ययन 1921 की शुरुआत में किया गया था। दस साल बाद, वैज्ञानिकों ने पहले ही स्टेरॉयड हार्मोन की संरचना का सटीक पता लगा लिया है और पाया है कि सेक्स हार्मोन की उच्च खुराक ओव्यूलेशन को रोकती है, यानी अवरुद्ध करती है।
पहला संयुक्त हार्मोनल गर्भनिरोधक 1960 में अमेरिकी फार्मासिस्टों द्वारा जारी किया गया था। इसमें वास्तव में हार्मोन की उच्च मात्रा थी, और इसलिए यह न केवल एक गर्भनिरोधक था, बल्कि इसके कई दुष्प्रभाव भी थे।
समय के साथ स्थिति में नाटकीय परिवर्तन आया है। पिछली शताब्दी के 90 के दशक में, हार्मोनॉइड्स को संश्लेषित किया गया था, जो उच्च गतिविधि के साथ-साथ उत्कृष्ट सहनशीलता रखते हैं। इसलिए, आधुनिक महिलाएं हार्मोनल गर्भनिरोधक गोलियां लेने के परिणामस्वरूप प्राप्त अतिरिक्त पाउंड के बारे में चिंता नहीं कर सकती हैं। पहले गर्भ निरोधकों में शामिल सक्रिय अवयवों की चौंकाने वाली खुराक के साथ, यह दुष्प्रभाव अतीत की बात है।
सभी गर्भ निरोधकों की प्रभावशीलता का आकलन पर्ल इंडेक्स का उपयोग करके किया जाता है, जो दवाओं के निरंतर उपयोग से एक वर्ष के भीतर गर्भावस्था की संभावना निर्धारित करता है। औसतन, हार्मोनल गर्भ निरोधकों का पर्ल इंडेक्स 0.3% से 2-3% तक होता है। इस सूचक का अधिकतम मूल्य 8% तक पहुँच जाता है।
यदि कोई महिला औसत प्रजनन क्षमता वाली है और अपने पति के टूथब्रश से गर्भवती नहीं होती है, तो गर्भधारण की संभावना शायद ही कभी 1% से अधिक होती है। बेशक, गोलियों के दैनिक उपयोग के अधीन।
लेकिन चलिए वर्गीकरण पर वापस आते हैं। आधुनिक हार्मोनल गर्भनिरोधक हो सकते हैं:
1. संयुक्त;
2. गैर-संयुक्त (मिनी-पिया);
3. आपातकालीन गर्भनिरोधक के लिए गोलियाँ.
आइए यह जानने का प्रयास करें कि ये समूह किस प्रकार भिन्न हैं।
1. संयुक्त हार्मोनल गर्भनिरोधक: सीओसी
अजीब संक्षिप्त नाम COC के पीछे बहुत गंभीर दवाएं हैं जो सबसे लोकप्रिय आधुनिक गर्भनिरोधक हैं। सभी COCs में दो सक्रिय तत्व शामिल होते हैं - एस्ट्रोजन और प्रोजेस्टोजन। एथिनाइलेस्ट्रैडिओल का उपयोग एस्ट्रोजन के रूप में किया जाता है, और लेवोनोर्गेस्ट्रेल, नॉरगेस्ट्रेल, डिसोगेस्ट्रेल और अन्य सिंथेटिक हार्मोन प्रोजेस्टोजन के रूप में कार्य कर सकते हैं।
आधुनिक COCs में एथिनाइलेस्ट्रैडिओल की खुराक पहली "हत्यारा" गोलियों की तुलना में बहुत कम है। इस वजह से, नई दवाएं लेते समय, एस्ट्रोजेन के दुष्प्रभाव शायद ही कभी विकसित होते हैं: वजन बढ़ना, स्तन कोमलता और मतली।
मोनोफैसिक सीओसी में प्रत्येक टैबलेट में एस्ट्रोजन और प्रोजेस्टिन की एक निरंतर खुराक होती है। इस तथ्य के बावजूद कि मासिक धर्म चक्र के दौरान एक महिला के शरीर में हार्मोन की एकाग्रता स्थिर नहीं होती है, मोनोफैसिक गर्भनिरोधक एक सख्ती से परिभाषित खुराक है जो दैनिक आती है।
द्विध्रुवीय गर्भ निरोधकों में एक पैकेज में दो प्रकार की गोलियाँ होती हैं। दूसरे प्रकार की गोलियों के बीच मुख्य अंतर जेस्टोजेन की बढ़ी हुई सामग्री है, जो शारीरिक चक्र की विशेषता भी है।
हालाँकि, तीन-चरण COCs को पारंपरिक रूप से मासिक धर्म चक्र के लिए सबसे अधिक अनुकूलित माना जाता है। इनमें गोलियों के तीन समूह शामिल हैं। प्रत्येक समूह में सक्रिय पदार्थों की सांद्रता मासिक धर्म चक्र के एक निश्चित चरण में एस्ट्रोजेन और जेस्टाजेन की सामग्री के करीब पहुंचती है। गोलियों का पहला समूह कूपिक चरण की नकल करता है, जो 5 दिनों तक चलता है, दूसरा - पेरीओवुलेटरी चरण, जो 6 दिनों तक चलता है और अंतिम - ल्यूटियल, सबसे लंबा 10-दिवसीय चरण। इसी समय, तीन-चरण COCs के साथ-साथ मासिक धर्म चक्र में एस्ट्रोजन की सांद्रता अधिकतम होती है, और प्रोजेस्टोजन का स्तर पहले चरण से तीसरे चरण तक बढ़ जाता है।
औषध विज्ञान: हार्मोनल जन्म नियंत्रण गोलियाँ कैसे काम करती हैं?
सभी हार्मोनल गर्भनिरोधक गोलियों का गर्भनिरोधक प्रभाव, संरचना और खुराक की परवाह किए बिना, ओव्यूलेशन और प्रत्यारोपण के लिए जिम्मेदार हार्मोन की रिहाई को अवरुद्ध करने पर आधारित होता है। अंडाशय व्यावहारिक रूप से "सो जाते हैं", आकार में घटते हैं। अंततः हार्मोनल गोलियाँ:
- ओव्यूलेशन को दबाएँ;
- गर्भाशय ग्रीवा बलगम के गुणों को बदलें। इस प्रभाव के परिणामस्वरूप, ग्रीवा नहर तेज शुक्राणु के लिए एक वास्तविक बाधा बन जाती है;
- एंडोमेट्रियम की स्थिति को बदलें, जिसके परिणामस्वरूप गर्भाशय की आंतरिक सतह की "अस्तर" अंडे के आरोपण की अनुमति नहीं देती है, यदि निषेचन होता है।
हार्मोनल गर्भनिरोधक गोलियाँ कैसे लें?
गर्भावस्था से बचाने वाली हार्मोनल गोलियां कैसे लें, इस सवाल का जवाब एक ही शब्द में व्यक्त किया जा सकता है: नियमित रूप से। उस अवधि के आधार पर जिसके लिए पाठ्यक्रम डिज़ाइन किया गया है - 21 या 28 दिन - उपचार की पूरी अवधि के दौरान गोलियों का उपयोग दिन में एक बार किया जाना चाहिए, और अधिमानतः एक ही समय में।
एक महत्वपूर्ण सवाल जो सीओसी लेने वाली ज्यादातर महिलाओं को चिंतित करता है वह यह है कि अगर मरीज समय पर गोली लेना भूल जाए तो क्या करें। सबसे पहले, घबराओ मत. स्थिति हल करने योग्य है और सामान्य तौर पर, बहुत सामान्य है।
दूसरे, छूटी हुई गोली याददाश्त ठीक होने के तुरंत बाद लेनी चाहिए। अगली गोली निर्धारित समय पर लें, भले ही आपको एक ही समय में दो गोलियाँ लेनी पड़े।
तीसरा, उस अवधि का मूल्यांकन करना आवश्यक है जिसके दौरान एक महिला अपनी सुरक्षा करने की आवश्यकता के बारे में भूल गई थी। निम्नलिखित क्रियाएं "सीमाओं के क़ानून" पर निर्भर करती हैं।
यदि देरी 12 घंटे से अधिक नहीं है, तो आप शांत हो सकते हैं - गर्भनिरोधक की प्रभावशीलता वही रहेगी, यानी 100% के करीब। यदि यह अवधि 12 घंटे से अधिक समय तक चलती है, तो आपको सुरक्षा के अतिरिक्त तरीकों का उपयोग करना होगा, उदाहरण के लिए, बाधा या शुक्राणुनाशक।
मोनोफैसिक सीओसी: प्रभावशीलता और लोकप्रियता
सबसे लोकप्रिय और आम हार्मोनल गर्भनिरोधक मोनोफैसिक दवाएं हैं। कई स्त्री रोग विशेषज्ञों का मानना है कि 35 वर्ष से कम उम्र की महिलाओं के लिए ये सबसे अच्छी हार्मोनल गोलियाँ हैं, और रोगी समीक्षाएँ इसकी पुष्टि करती हैं।
मोनोफैसिक गर्भ निरोधकों में एक ही रंग की गोलियाँ होती हैं। इस तथ्य के बावजूद कि टैबलेट के उपयोग के लिए एक सख्त योजना पैकेज पर लागू की जा सकती है (आमतौर पर एक कतार में), इसमें कोई विशेष अर्थ भार नहीं होता है। और यदि आप चक्र की शुरुआत में ही उपयोग के लिए इच्छित गोली पीने का प्रबंधन करते हैं, मान लीजिए, 25वें दिन, तो बिल्कुल भी कुछ भी बुरा नहीं होगा - आखिरकार, सभी गोलियों की संरचना समान होती है।
रूसी फार्मास्युटिकल बाजार जिन अधिकांश COCs से संतृप्त है, वे मोनोफैसिक हैं। दवाओं का विकल्प इतना बढ़िया है कि अनुभवी स्त्री रोग विशेषज्ञ भी कभी-कभी मरीजों को दवा लिखने से पहले झिझकते हैं। इसलिए, हम केवल उन हार्मोनल गोलियों पर विचार करेंगे जिन्हें "नए", आधुनिक साधनों के रूप में वर्गीकृत किया जा सकता है।
 जर्मन दवा लॉजेस्ट, जो प्रसिद्ध कंपनी शेरिंग, एस.ए. द्वारा निर्मित है, में 20 माइक्रोग्राम एथिनिल एस्ट्राडियोल और 75 माइक्रोग्राम जेस्टोडीन होता है। यह उत्पाद 21 गोलियों के पैक में उपलब्ध है। लॉजेस्ट युवा महिलाओं के लिए एक उत्कृष्ट दवा है।
जर्मन दवा लॉजेस्ट, जो प्रसिद्ध कंपनी शेरिंग, एस.ए. द्वारा निर्मित है, में 20 माइक्रोग्राम एथिनिल एस्ट्राडियोल और 75 माइक्रोग्राम जेस्टोडीन होता है। यह उत्पाद 21 गोलियों के पैक में उपलब्ध है। लॉजेस्ट युवा महिलाओं के लिए एक उत्कृष्ट दवा है।
लिंडिनेट
 हार्मोनल गोलियाँ लिंडिनेट 20 जर्मन लॉगेस्ट का एक पूर्ण एनालॉग हैं। तैयारियों की संरचना समान है, और एकमात्र अंतर को रंग माना जा सकता है - लिंडिनेट गोलियों में हल्का पीला खोल होता है। लिंडिनेट की निर्माता हंगेरियन कंपनी GEDEON RICHTER है।
हार्मोनल गोलियाँ लिंडिनेट 20 जर्मन लॉगेस्ट का एक पूर्ण एनालॉग हैं। तैयारियों की संरचना समान है, और एकमात्र अंतर को रंग माना जा सकता है - लिंडिनेट गोलियों में हल्का पीला खोल होता है। लिंडिनेट की निर्माता हंगेरियन कंपनी GEDEON RICHTER है।
लिंडिनेट 30 अपने समकक्ष से केवल एस्ट्रोजन (30 एमसीजी) की खुराक में भिन्न है।
 शेरिंग द्वारा निर्मित हार्मोनल टैबलेट जेनाइन में 30 माइक्रोग्राम एथिनिल एस्ट्राडियोल और 2 मिलीग्राम प्रोजेस्टोजेन (डायनोगेस्ट) होता है। जीनिन के नियमित सेवन से पर्ल इंडेक्स 1% से अधिक नहीं होता है।
शेरिंग द्वारा निर्मित हार्मोनल टैबलेट जेनाइन में 30 माइक्रोग्राम एथिनिल एस्ट्राडियोल और 2 मिलीग्राम प्रोजेस्टोजेन (डायनोगेस्ट) होता है। जीनिन के नियमित सेवन से पर्ल इंडेक्स 1% से अधिक नहीं होता है।
ज़ैनिन और अन्य सीओसी के बीच मुख्य अंतर डायनोगेस्ट में मौजूद एंटीएंड्रोजेनिक गतिविधि है। इसलिए, जेनाइन को रोगियों के लिए निर्धारित किया जाता है बढ़ा हुआ स्तरपुरुष सेक्स हार्मोन. इसके अलावा, हाइपोकोलेस्ट्रोलेमिक, यानी डायनोगेस्ट का कोलेस्ट्रॉल कम करने वाला प्रभाव सिद्ध हो चुका है।
 जर्मन दवा यारिना सबसे लोकप्रिय मोनोफैसिक हार्मोनल गर्भनिरोधक गोलियों में से एक है। दवा में 30 माइक्रोग्राम एथिनाइलेस्ट्रैडिओल और 3 मिलीग्राम ड्रोसपाइरोनोन होता है।
जर्मन दवा यारिना सबसे लोकप्रिय मोनोफैसिक हार्मोनल गर्भनिरोधक गोलियों में से एक है। दवा में 30 माइक्रोग्राम एथिनाइलेस्ट्रैडिओल और 3 मिलीग्राम ड्रोसपाइरोनोन होता है।
यरीना और ज़ैनिन के गुण बहुत समान हैं। यारिना उच्च घनत्व वाले लिपोप्रोटीन के स्तर को कम करने में मदद करता है और इसमें एंटीएंड्रोजेनिक प्रभाव होता है। इस गुण के कारण, यारिना को मुँहासे के लिए एक उपाय भी माना जाता है: हार्मोनल गोलियाँ जटिल मुँहासे चिकित्सा के हिस्से के रूप में निर्धारित की जाती हैं। दवा सीबम के उत्पादन को कम करने और रोग की अभिव्यक्तियों को कम करने में मदद करती है।
 गोलियों में सबसे प्रसिद्ध हार्मोनल गर्भ निरोधकों में डायने-35 है, जो शेरिंग द्वारा निर्मित है। दवा में 35 माइक्रोग्राम एथिनाइलेस्ट्रैडिओल और 2 मिलीग्राम एंटीएंड्रोजेनिक प्रोजेस्टोजन साइप्रोटेरोन एसीटेट होता है।
गोलियों में सबसे प्रसिद्ध हार्मोनल गर्भ निरोधकों में डायने-35 है, जो शेरिंग द्वारा निर्मित है। दवा में 35 माइक्रोग्राम एथिनाइलेस्ट्रैडिओल और 2 मिलीग्राम एंटीएंड्रोजेनिक प्रोजेस्टोजन साइप्रोटेरोन एसीटेट होता है।
डायना में एक स्पष्ट एंटीएंड्रोजेनिक गतिविधि है, जो इसे मुँहासे और सेबोरिया के इलाज के लिए निर्धारित करना संभव बनाती है। इसके अलावा, डायने-35 उन महिलाओं में गर्भनिरोधक के लिए पसंद की दवा है जिनमें अत्यधिक बाल उगने की हल्की अभिव्यक्तियाँ होती हैं।
 एंटीएंड्रोजेनिक गतिविधि वाली गोलियों में, लोकप्रिय हार्मोनल गर्भनिरोधक जेस एक विशेष स्थान रखता है। इसमें 20 माइक्रोग्राम एथिनाइलेस्ट्रैडिओल और 3 मिलीग्राम ड्रोसपाइरोनोन होता है। जेसजेन, जो जेस का हिस्सा है, एस्ट्रोजेन के दुष्प्रभावों को समाप्त करता है। इस संबंध में, उपाय बहुत अच्छी तरह से सहन किया जाता है, और सूजन और वजन बढ़ना व्यावहारिक रूप से बाहर रखा जाता है।
एंटीएंड्रोजेनिक गतिविधि वाली गोलियों में, लोकप्रिय हार्मोनल गर्भनिरोधक जेस एक विशेष स्थान रखता है। इसमें 20 माइक्रोग्राम एथिनाइलेस्ट्रैडिओल और 3 मिलीग्राम ड्रोसपाइरोनोन होता है। जेसजेन, जो जेस का हिस्सा है, एस्ट्रोजेन के दुष्प्रभावों को समाप्त करता है। इस संबंध में, उपाय बहुत अच्छी तरह से सहन किया जाता है, और सूजन और वजन बढ़ना व्यावहारिक रूप से बाहर रखा जाता है।
इसके अलावा, ड्रोसपाइरोन प्रीमेंस्ट्रुअल सिंड्रोम की अभिव्यक्तियों को नरम करता है, जिसमें स्पष्ट भी शामिल है। जेस के सभी सकारात्मक गुणों में, आप जोड़ सकते हैं अनुकूल प्रभावकोलेस्ट्रॉल के स्तर पर, जो उच्च घनत्व वाले लिपोप्रोटीन (एचडीएल) की एकाग्रता में वृद्धि में प्रकट होता है। लेकिन यह एचडीएल ही है जो शरीर से अतिरिक्त कोलेस्ट्रॉल को हटाता है।
ड्रोसपाइरोन युक्त COCs में हंगेरियन हार्मोनल मिडियन टैबलेट भी शामिल है। वे केवल एथिनिल एस्ट्राडियोल की उच्च सामग्री में जेस से भिन्न होते हैं, जिसकी खुराक 30 एमसीजी है।
कम खुराक वाली COCs में, हार्मोनल टैबलेट रिगेविडॉन, फेमोडेन, नोविनेट, मिनिसिस्टन, माइक्रोगिनॉन, रेगुलोन भी ध्यान देने योग्य है।
रूस में पंजीकृत मोनोफैसिक गर्भ निरोधकों की सूची समाप्त होने से बहुत दूर है। हालाँकि, इनका उपयोग बहुत कम किया जाता है, इसलिए हम तुरंत COCs की अगली श्रेणियों की ओर बढ़ेंगे।
तालिका "मोनोफैसिक सीओसी"
| तैयारी | निर्माता, देश | मिश्रण |
| लॉजेस्ट, एनालॉग - लिंडिनेट 20 | एथिनाइलेस्ट्रैडिओल 20 एमसीजी गेस्टोडीन 75 एमसीजी |
|
| फेमोडेन, एनालॉग - लिंडिनेट 30 | शेरिंग, जर्मनी (गेडियन रिक्टर, हंगरी) | एथिनाइलेस्ट्रैडिओल 30 एमसीजी गेस्टोडीन 75 एमसीजी |
| मिनिसिस्टन | जेनाफार्म, जर्मनी | एथिनाइलेस्ट्रैडिओल 30 एमसीजी लेवोनोर्गेस्ट्रेल 125 एमसीजी |
| मेर्सिलॉन, एनालॉग - नोविनेट | एथिनाइलेस्ट्रैडिओल 20 एमसीजी डेसोगेस्ट्रेल 150 एमसीजी | |
| माइक्रोगिनॉन | शेरिंग, जर्मनी | एथिनाइलेस्ट्रैडिओल 30 एमसीजी लेवोनोर्गेस्ट्रेल 150 एमसीजी |
| मार्वेलॉन, एनालॉग - रेगुलोन | ऑर्गेनॉन, नीदरलैंड्स (गेडियन रिक्टर, हंगरी) | एथिनाइलेस्ट्रैडिओल 30 एमसीजी डेसोगेस्ट्रेल 150 एमसीजी |
| साइलेस्ट | सिलाग, बेल्जियम-स्विट्जरलैंड | एथिनाइलेस्ट्रैडिओल 35 एमसीजी नॉर्गेस्टीमेट 250 एमसीजी |
| डायना-35 | शेरिंग, जर्मनी | एथिनाइलेस्ट्रैडिओल 35 एमसीजी साइप्रोटेरोन एसीटेट 2 मिलीग्राम |
| जेनाइन, एनालॉग -सिल्हूट | शेरिंग, जर्मनी (गेडियन रिक्टर, हंगरी) | एथिनाइलेस्ट्रैडिओल 30 एमसीजी डायनोगेस्ट 2 मिलीग्राम |
| रेजिविडोन | गेडियन रिक्टर, हंगरी | एथिनाइलेस्ट्राडियो 30 एमसीजी लेवोनोर्गेस्ट्रेल 150 एमसीजी |
| जेस, एनालॉग -डिमिया | बायर, जर्मनी (गेडियन रिक्टर, हंगरी) | एथिनाइलेस्ट्रैडिओल 20 एमसीजी ड्रोस्पायरनोन 3 मिलीग्राम |
| यरीना | शेरिंग, जर्मनी | एथिनाइलेस्ट्रैडिओल 30mcg ड्रोस्पायरनोन 2mg |
| मिद्यान | गेडियन रिक्टर, हंगरी | एथिनस्ट्राडियो 30 एमसीजी ड्रोसपाइरोनोन 3 मिलीग्राम |
दो-चरण और तीन-चरण COC: समय-परीक्षणित
जैसा कि हम पहले ही कह चुके हैं, दो- और तीन-चरण वाले हार्मोनल गर्भनिरोधक अधिक शारीरिक रूप से कार्य करते हैं। फिर भी, अक्सर डॉक्टर दवाओं के पहले समूह का उपयोग करना पसंद करते हैं। इसका क्या कारण है?
तथ्य यह है कि हार्मोन की एकाग्रता में परिवर्तन सक्रिय पदार्थों की खुराक में अपरिहार्य वृद्धि से जुड़ा हुआ है। परिणामस्वरूप, कम खुराक वाली मोनोफैसिक दवाओं की तुलना में बाइफैसिक और ट्राइफैसिक दवाओं के दुष्प्रभाव अधिक स्पष्ट होते हैं।
बाइफैसिक COCs शायद ही कभी इस्तेमाल की जाने वाली दवाओं में से हैं। उनमें से ऐसे उपचार हैं जिनके नाम अक्सर फार्मासिस्ट के लिए भी असामान्य होते हैं, रोगियों का उल्लेख नहीं करने के लिए - एंटेओविन, नुवेले, ओर्फ़ो-नोवम, बाय-नोवम।
तीन चरण वाले गर्भनिरोधक अधिक प्रसिद्ध और लोकप्रिय हैं। हालाँकि, मानक दुष्प्रभावों के रूप में नुकसान द्विध्रुवीय दवाओं की तुलना में कम स्पष्ट नहीं हैं। तीन-चरण सीओसी को नाम से "गणना" करना आसान है, जो एक नियम के रूप में, "तीन" से शुरू होता है: ट्राइज़िस्टन, ट्राइक्विलर, ट्राई-मर्सी, ट्राई-रेगोल, ट्रिस्टर।
दो- और तीन-चरण हार्मोनल गर्भ निरोधकों की गोलियाँ संरचना के आधार पर अलग-अलग रंगों में चित्रित की जाती हैं: दो-चरण की तैयारी में - दो रंगों में, और तीन-चरण की तैयारी में - तीन में। ऐसी दवाओं को योजना के अनुसार सख्ती से लेना आवश्यक है। आमतौर पर, केओसी की खेप विभिन्न तीरों और अन्य चमकीले निशानों से भरी होती है, जो एक महिला को बहु-रंगीन गोलियों के उपयोग की विशिष्टताओं से निपटने में मदद करने के लिए डिज़ाइन की गई है। आख़िरकार, यदि आप अनजाने में गोलियों के रंग को भ्रमित कर देते हैं, तो गर्भनिरोधक प्रभाव कम हो जाता है।
उपयोगी गर्भनिरोधक? सीओसी के लाभ
मौखिक गर्भ निरोधकों को न केवल प्रत्यक्ष, गर्भनिरोधक कार्रवाई करने के लिए डिज़ाइन किया गया है। उनके पास कई अन्य, अक्सर कम महत्वपूर्ण संकेत नहीं होते हैं, जिनमें शामिल हैं:
- मासिक धर्म संबंधी अनियमितताओं और पीएमएस का उपचार।
सीओसी का उपयोग चक्र को सामान्य करने, मासिक धर्म के दौरान रक्त की हानि को कम करने, साथ ही प्रीमेन्स्ट्रुअल सिंड्रोम को कम करने में मदद करता है;
- मुँहासे, सेबोरहाइया और मुँहासे का उपचार।
महिलाओं में त्वचा संबंधी रोगों की जटिल चिकित्सा में अक्सर एंटीएंड्रोजेनिक प्रभाव वाले सीओसी शामिल होते हैं। हार्मोनल गोलियाँ सीबम के संश्लेषण को काफी कम कर देती हैं, जिससे मुँहासे की अभिव्यक्ति को कम करने में मदद मिलती है। सेबोरहिया से पीड़ित मरीज़ जो सीओसी लेते हैं, उनमें सीबम का स्तर सामान्य हो जाता है और बालों का झड़ना काफ़ी कम हो जाता है;
- स्तन और पैल्विक अंगों के सौम्य रोगों की रोकथाम।
COCs कूप-उत्तेजक और ल्यूटिनाइजिंग हार्मोन द्वारा डिम्बग्रंथि उत्तेजना को रोकता है। इसलिए, हार्मोनल गर्भनिरोधक गोलियों के नियमित सेवन से स्तन ग्रंथियों में कार्यात्मक सिस्ट और सौम्य नोड्स के गठन का खतरा काफी कम हो जाता है;
- डिम्बग्रंथि के कैंसर और एंडोमेट्रियल कार्सिनोमा की रोकथाम।
मौखिक गर्भ निरोधकों के नियमित उपयोग से डिम्बग्रंथि के कैंसर का खतरा 40% तक कम हो जाता है। यह सुरक्षा हार्मोनल गोलियां लेने की समाप्ति के 15 साल बाद भी बनी रहती है। आप जितना अधिक समय तक सीओसी लेंगे, कैंसर-रोधी प्रभाव दिखने में उतना ही अधिक समय लगेगा।
और वह सब कुछ नहीं है। हार्मोनल गर्भनिरोधक गोलियों से उपचारित महिलाओं में एंडोमेट्रियल एडेनोकार्सिनोमा (गर्भाशय कैंसर) विकसित होने की संभावना 50% कम हो जाती है। COCs का उपयोग बंद करने के बाद सुरक्षात्मक प्रभाव 15 वर्षों तक बना रहता है।
संयुक्त हार्मोन के नकारात्मक पहलू
यदि हम कहते हैं कि COCs असाधारण रूप से स्वास्थ्यप्रद औषधियाँ हैं तो हम कपटपूर्ण हो रहे हैं। हार्मोनल गर्भनिरोधक गोलियों से उपचार की प्रक्रिया में, कभी-कभी प्रतिकूल प्रभावों से बचा नहीं जा सकता है। COC के नकारात्मक पहलुओं में शामिल हैं:
- मतली, ब्रेकथ्रू ब्लीडिंग, संवेदनशीलता में वृद्धि और स्तन वृद्धि सहित दुष्प्रभाव विकसित होने की संभावना। हालाँकि, कुछ महिलाएँ केवल बस्ट बढ़ाने के लिए हार्मोनल गोलियों का उपयोग करती हैं, इसलिए कभी-कभी इस प्रभाव को COCs के सकारात्मक गुणों के लिए जिम्मेदार ठहराया जा सकता है;
- नियमित दैनिक उपयोग की आवश्यकता;
- COCs के उन्मूलन के बाद डिम्बग्रंथि चक्र में देरी की संभावना।
हार्मोनल गर्भनिरोधक कब प्रतिबंधित हैं?
ऐसी कई स्थितियाँ हैं जिनमें किसी भी हार्मोनल गर्भनिरोधक गोलियों के उपयोग को बाहर रखा गया है। इन विकृति विज्ञान में शामिल हैं:
- हृदय रोग;
- गहरी नस घनास्रता;
- संवहनी जटिलताओं के साथ मधुमेह मेलेटस;
- ऑन्कोलॉजिकल रोग;
- असामान्य योनि से रक्तस्राव;
- यकृत रोग;
- उम्र 35 से अधिक;
- धूम्रपान.
ड्रोसपाइरोनोन युक्त दवाएं - जेस, एंजेलिक और अन्य - गुर्दे, अधिवृक्क ग्रंथियों या यकृत के रोगों वाले रोगियों में भी वर्जित हैं। यह इस तथ्य के कारण है कि ड्रोसपाइरोन में एंटीमिनरलोकॉर्टिकॉइड प्रभाव होता है।
हार्मोनल गर्भनिरोधक और शिरापरक अपर्याप्तता: असंगति #1
कई महिलाएं जानती हैं कि वैरिकाज़ नसों के लिए हार्मोनल गोलियों की सिफारिश नहीं की जाती है और थ्रोम्बोफ्लिबिटिस के लिए ये स्पष्ट रूप से वर्जित हैं। लेकिन इस तरह का प्रतिबंध किससे जुड़ा है, इस सवाल का जवाब ज्यादातर मरीजों को नहीं पता है।
यह पता चला है कि सभी हार्मोनल जन्म नियंत्रण गोलियों का निरंतर घटक - एस्ट्रोजन - रक्त के थक्के जमने के तंत्र को सक्रिय करता है, जिसके परिणामस्वरूप रक्त के थक्कों का खतरा बढ़ जाता है। यह ज्ञात है कि एस्ट्रोजेन के निम्न स्तर वाली आधुनिक दवाएं थ्रोम्बोम्बोलिज्म के कम जोखिम से जुड़ी हैं, जबकि उच्च खुराक वाली हार्मोनल गोलियां इसके विपरीत हैं।
इसके अलावा, धूम्रपान करने वाली महिलाओं, उच्च रक्त कोलेस्ट्रॉल, गंभीर मधुमेह, उच्च रक्तचाप या मोटापे के रोगियों में रक्त के थक्कों की संभावना काफी बढ़ जाती है।
2. मिनी-पिल: विशेष हार्मोनल गर्भनिरोधक
 स्नेही और आमतौर पर कम समझे जाने वाले नाम "मिनी-ड्रंक" के तहत हार्मोनल गर्भनिरोधक गोलियां हैं जिनमें केवल एक घटक होता है - प्रोजेस्टोजेन। इसके अलावा, मिनी-पिल में सक्रिय पदार्थ की खुराक वास्तव में न्यूनतम है।
स्नेही और आमतौर पर कम समझे जाने वाले नाम "मिनी-ड्रंक" के तहत हार्मोनल गर्भनिरोधक गोलियां हैं जिनमें केवल एक घटक होता है - प्रोजेस्टोजेन। इसके अलावा, मिनी-पिल में सक्रिय पदार्थ की खुराक वास्तव में न्यूनतम है।
हार्मोनल मिनी-पिल टैबलेट 35 वर्ष से अधिक उम्र के रोगियों को दी जा सकती हैं, जिनमें 40 के बाद, साथ ही मधुमेह से पीड़ित महिलाएं भी शामिल हैं। यहां तक कि स्तनपान भी इन दवाओं के उपयोग में बाधा नहीं है। हालाँकि, COCs की तुलना में मिनी-पिल्स में पर्ल इंडेक्स कम होता है। इसके अलावा, इस समूह की दवाएं मासिक धर्म के दौरान रक्तस्राव, अंडाशय में सिस्ट की उपस्थिति और यहां तक कि एक्टोपिक गर्भावस्था का कारण बन सकती हैं।
ध्यान दें कि मिनी-पिल लेने पर इसका गर्भनिरोधक प्रभाव कम हो जाता है अलग समयदिन. यह कमी अक्सर अंततः संयुक्त हार्मोनल गोलियों की दिशा में झुक जाती है।
मिनी-पेय के बीच, हम रूस में पंजीकृत कई दवाओं का नाम देंगे: नोर्गेस्ट्रेल, लेवोनोर्गेस्ट्रेल, लिनेस्ट्रेनोल।
3. तत्काल गर्भनिरोधक: जब आप इंतजार नहीं कर सकते
आपातकालीन गर्भनिरोधक की हार्मोनल तैयारी अप्रत्याशित परिस्थितियों के मामले में एक प्रकार की आपातकालीन गोलियाँ हैं। उन्होंने जल्दबाजी की, भूल गए, टूट गए, नहीं मिले, और भूत काल की अन्य क्रियाएं उन मानक कारणों का संक्षेप में वर्णन कर सकती हैं जिनके कारण महिलाएं सभी समस्याओं के लिए चमत्कारिक इलाज की तलाश में भागदौड़ करने लगती हैं।
और, निःसंदेह, ऐसी दवाएं भी हैं। उनमें हार्मोन की उच्च मात्रा होती है जो या तो चक्र के पहले भाग में परेशानी होने पर ओव्यूलेशन को रोकती है, या यदि निषेचन होता है तो एंडोमेट्रियम की स्थिति को बदल देती है।
सबसे प्रसिद्ध आपातकालीन गर्भ निरोधकों में पोस्टिनॉर, माइक्रोल्यूट और एस्केपेल शामिल हैं। इन गोलियों का उपयोग जितना संभव हो उतना कम किया जाना चाहिए - आखिरकार, दवा लेने के बाद होने वाला हार्मोनल उछाल एक झटके के समान है। और कोई भी जीव खड़ा नहीं रह सकता अगर उसे नियमित रूप से हार्मोन की उच्च खुराक से पीटा जाए।
आत्म सक्रियता नीचे!
गोलियों सहित सभी हार्मोनल गर्भनिरोधक, विशेष रूप से प्रिस्क्रिप्शन दवाएं हैं। और यह कोई संयोग नहीं है. आखिरकार, गलत तरीके से चुनी गई दवा आसानी से मासिक धर्म की अनियमितता और अन्य स्त्रीरोग संबंधी परेशानियों का कारण बन सकती है।
इसलिए, यदि आप एक हार्मोनल उपाय लेने का निर्णय लेते हैं, तो सबसे पहले जिस व्यक्ति को इसके बारे में पता होना चाहिए वह एक प्रसूति-स्त्री रोग विशेषज्ञ है। याद रखें: हार्मोनल गर्भनिरोधक चुनने का अधिकार किसी पड़ोसी को नहीं, मंच पर किसी मित्र को नहीं, और फार्मासिस्ट को भी नहीं, बल्कि एक डॉक्टर को दिया जाना चाहिए।
रजोनिवृत्ति: यदि एस्ट्रोजन कम है
दुर्भाग्य से, रजोनिवृत्ति अपने साथ कई नैदानिक लक्षण लेकर आती है जिन्हें अनदेखा करना कठिन होता है। रजोनिवृत्ति के क्लासिक लक्षणों में अनियमित या कोई मासिक धर्म चक्र नहीं होना शामिल है। 60% महिलाओं में, एस्ट्रोजेन के स्तर में तेज गिरावट से संवहनी विकार होते हैं, जो गर्म चमक, पसीना और दिल की धड़कन से प्रकट होते हैं।
अन्य, कोई कम ज्वलंत लक्षण संभव नहीं हैं। आख़िरकार, यह एस्ट्रोजेन ही हैं जो योनि को पर्याप्त जलयोजन प्रदान करते हैं और पेशाब को नियंत्रित करते हैं। जब तक एक महिला का शरीर एक नई हार्मोनल पृष्ठभूमि के अनुकूल नहीं हो जाता, तब तक रजोनिवृत्ति की न्यूरोलॉजिकल अभिव्यक्तियाँ अपरिहार्य हैं: अवसाद, अनिद्रा, मूड में बदलाव।
रजोनिवृत्ति की शुरुआत का एक अत्यंत खतरनाक परिणाम हड्डियों के द्रव्यमान में भयावह कमी है। परिणामस्वरूप, हड्डियों की कमजोरी, ऑस्टियोपोरोसिस से जुड़ी बीमारी विकसित होती है।
यदि कोई कार्रवाई नहीं की जाती है, तो ये अभिव्यक्तियाँ कई वर्षों तक एक महिला के जीवन में जहर घोल सकती हैं। हालाँकि, यदि ऐसे आवश्यक एस्ट्रोजेन को बाहर से पेश किया जाता है तो शरीर को "धोखा" दिया जा सकता है। और यह हार्मोनल गोलियों की मदद से किया जा सकता है, जिनसे कुछ मरीज़ किसी कारण से बहुत डरते हैं। क्या खेल मोमबत्ती के लायक है? आइए इसे एक साथ समझें।
एस्ट्रोजेन जोड़ें: गोलियों में हार्मोनल तैयारी
रजोनिवृत्ति के दौरान उपयोग की जाने वाली हार्मोनल गोलियों में ये शामिल हो सकते हैं:
- केवल एस्ट्रोजन;
- एस्ट्रोजन और प्रोजेस्टेरोन का संयोजन;
- एस्ट्रोजन, प्रोजेस्टेरोन और एण्ड्रोजन का संयोजन।
सबसे लोकप्रिय दवाएं एस्ट्रोजन हैं। हार्मोनल गोलियाँ लगातार, यानी दैनिक, या कई हफ्तों के चक्र में ली जाती हैं।
 ज्यादातर मामलों में ये दवाइयाँइसमें तथाकथित संयुग्मित एस्ट्रोजन होता है, जो घोड़ी के मूत्र से प्राप्त होता है। उनमें से, हम एस्ट्रोफेमिनल, प्रेमारिन और होर्मोप्लेक्स पर ध्यान देते हैं। इन सभी दवाओं का उपयोग चक्रीय रूप से 21 दिनों के लिए किया जाता है, इसके बाद एक सप्ताह का ब्रेक लिया जाता है।
ज्यादातर मामलों में ये दवाइयाँइसमें तथाकथित संयुग्मित एस्ट्रोजन होता है, जो घोड़ी के मूत्र से प्राप्त होता है। उनमें से, हम एस्ट्रोफेमिनल, प्रेमारिन और होर्मोप्लेक्स पर ध्यान देते हैं। इन सभी दवाओं का उपयोग चक्रीय रूप से 21 दिनों के लिए किया जाता है, इसके बाद एक सप्ताह का ब्रेक लिया जाता है।
द्विध्रुवीय उत्पाद
इन गोलियों में दो घटक होते हैं - एस्ट्रोजन और जेस्टाजेन।
 Divina- फिनिश कंपनी ओरियन द्वारा निर्मित एक दवा। गोलियों के पहले समूह में 2 मिलीग्राम की खुराक पर केवल एस्ट्राडियोल होता है, और दूसरे में - 2 मिलीग्राम एस्ट्राडियोल वैलेरिएट और 10 मिलीग्राम प्रोजेस्टोजेन (मेड्रोक्सीप्रोजेस्टेरोन) का संयोजन होता है।
Divina- फिनिश कंपनी ओरियन द्वारा निर्मित एक दवा। गोलियों के पहले समूह में 2 मिलीग्राम की खुराक पर केवल एस्ट्राडियोल होता है, और दूसरे में - 2 मिलीग्राम एस्ट्राडियोल वैलेरिएट और 10 मिलीग्राम प्रोजेस्टोजेन (मेड्रोक्सीप्रोजेस्टेरोन) का संयोजन होता है।
 क्लिमोनॉर्म- बायर कॉर्पोरेशन की जर्मन दवा। डिविना से मुख्य अंतर जेस्टजेन में है: क्लिमोनॉर्म में 0.15 मिलीग्राम लेवोनोर्गेस्ट्रेल का उपयोग प्रोजेस्टेरोन युक्त घटक के रूप में किया जाता है।
क्लिमोनॉर्म- बायर कॉर्पोरेशन की जर्मन दवा। डिविना से मुख्य अंतर जेस्टजेन में है: क्लिमोनॉर्म में 0.15 मिलीग्राम लेवोनोर्गेस्ट्रेल का उपयोग प्रोजेस्टेरोन युक्त घटक के रूप में किया जाता है।
क्लाइमेनइसमें समान 2 मिलीग्राम एस्ट्राडियोल और 1 मिलीग्राम साइप्रोटेरोन (गेस्टाजेन) होता है।
 इसके अलावा, अन्य हार्मोनल प्रतिस्थापन गोलियाँ रूसी स्त्री रोग विशेषज्ञों के बीच कम लोकप्रिय नहीं हैं, जिनमें साइक्लो-प्रोगिनोवा, फेमोस्टन, डिविट्रेन, एंजेलिक शामिल हैं।
इसके अलावा, अन्य हार्मोनल प्रतिस्थापन गोलियाँ रूसी स्त्री रोग विशेषज्ञों के बीच कम लोकप्रिय नहीं हैं, जिनमें साइक्लो-प्रोगिनोवा, फेमोस्टन, डिविट्रेन, एंजेलिक शामिल हैं।
त्रिफैसिक हार्मोनल गोलियाँ
 ये दवाएं निरंतर उपयोग के लिए डिज़ाइन की गई हैं और इसमें गोलियों के तीन समूह शामिल हैं: पहले और तीसरे में एस्ट्रोजेन होते हैं, बाद वाले में कम खुराक होती है, और दूसरे समूह में एस्ट्रोजन और प्रोजेस्टोजन का संयोजन शामिल होता है।
ये दवाएं निरंतर उपयोग के लिए डिज़ाइन की गई हैं और इसमें गोलियों के तीन समूह शामिल हैं: पहले और तीसरे में एस्ट्रोजेन होते हैं, बाद वाले में कम खुराक होती है, और दूसरे समूह में एस्ट्रोजन और प्रोजेस्टोजन का संयोजन शामिल होता है।
रूस में, केवल दो तीन-चरण वाली दवाएं पंजीकृत हैं - ट्रिसिकवेन्स और ट्रिसिकवेन्स फोर्टे।
हार्मोन रिप्लेसमेंट गोलियाँ: मतभेद और दुष्प्रभाव
रजोनिवृत्ति के दौरान हार्मोन थेरेपी स्तन या एंडोमेट्रियल कैंसर, गंभीर यकृत रोग, थ्रोम्बोफ्लिबिटिस, एंडोमेट्रियोसिस, फाइब्रॉएड में वर्जित है।
हार्मोन थेरेपी के दुष्प्रभावों में मूड में बदलाव, स्तनों का बढ़ना और मासिक धर्म के दौरान रक्तस्राव शामिल हैं।
और आखरी बात। हार्मोन रिप्लेसमेंट गोलियां निर्धारित करने से पहले, महिला की गहन जांच की जाती है, जिसमें सामान्य मूत्र परीक्षण, रक्त शर्करा और लिपिड प्रोफाइल, पैल्विक अंगों का अल्ट्रासाउंड, ईसीजी, गर्भाशय ग्रीवा स्क्रैपिंग की साइटोलॉजिकल जांच और मैमोग्राफी शामिल होती है। और यदि रिप्लेसमेंट थेरेपी को वर्जित नहीं किया जाता है, तो लाभ जोखिमों से कहीं अधिक है।
सूजन का इलाज करने के लिए हार्मोन: हमें ग्लुकोकोर्टिकोइड्स की आवश्यकता क्यों है?
अलग समूहहार्मोनल गोलियाँ ग्लूकोकार्टिकोस्टेरॉइड्स (जीसी) हैं। उनमें एक ही समय में तीन गुण होते हैं: सूजनरोधी, एलर्जीरोधी और एनाल्जेसिक। यह अनोखा त्रय चिकित्सा के लगभग सभी क्षेत्रों में ग्लूकोकार्टोइकोड्स के व्यापक उपयोग का आधार है।
एचए युक्त सिंथेटिक हार्मोनल गोलियां मल्टीपल स्केलेरोसिस और रुमेटीइड गठिया सहित ऑटोइम्यून बीमारियों के लिए नियमित रूप से ली जाती हैं।
ब्रोन्कियल अस्थमा सहित एलर्जी संबंधी बीमारियों के इलाज में एचए युक्त हार्मोनल गोलियों के बिना ऐसा करना असंभव है। ग्लूकोकार्टोइकोड्स सूजन प्रतिक्रिया को कम करने और रोग प्रक्रिया में शामिल प्रतिरक्षा कोशिकाओं की गतिविधि का प्रतिकार करने में सक्षम हैं। अक्सर, एचए को साँस द्वारा प्रशासित किया जाता है, लेकिन कुछ गंभीर मामलों में, गोलियों और ampoules में हार्मोनल तैयारी का उपयोग किया जाता है।
ग्लूकोकार्टोइकोड्स हर तरह से ऑन्कोलॉजिकल रोगों के उपचार की योजना में शामिल हैं। इनका मुख्य उद्देश्य कीमोथेरेपी के दुष्प्रभावों को कम करना है। इसके अलावा, हार्मोनल गोलियां लिम्फोब्लास्टिक ल्यूकेमिया, हॉजकिन्स लिंफोमा, नॉन-हॉजकिन्स लिंफोमा और मल्टीपल मायलोमा में कैंसर कोशिकाओं को नष्ट करने में मदद कर सकती हैं।
ग्लुकोकोर्तिकोइद गोलियाँ
अक्सर, कई टैबलेट वाले ग्लुकोकोर्टिकोइड्स का उपयोग किया जाता है।
 दवा ल्यूकोसाइट्स के कार्य को दबाकर सूजन को प्रभावी ढंग से कम करती है। दिलचस्प बात यह है कि डेक्सामेथासोन का सूजन-रोधी प्रभाव अन्य एचए - हाइड्रोकार्टिसोन की गतिविधि से 30 गुना अधिक है।
दवा ल्यूकोसाइट्स के कार्य को दबाकर सूजन को प्रभावी ढंग से कम करती है। दिलचस्प बात यह है कि डेक्सामेथासोन का सूजन-रोधी प्रभाव अन्य एचए - हाइड्रोकार्टिसोन की गतिविधि से 30 गुना अधिक है।
डेक्सामेथासोन गोलियाँ एडिसन रोग, हाइपोथायरायडिज्म, ब्रोन्कियल अस्थमा, संधिशोथ, अल्सरेटिव कोलाइटिस, एक्जिमा, उन्नत चरणों में घातक ट्यूमर के हार्मोनल उपचार के लिए संकेतित हैं।
डेक्सामेथासोन की खुराक व्यक्तिगत रूप से चुनी जाती है।
दवा हाइड्रोकार्टिसोन का एक एनालॉग है। प्रेडनिसोलोन सूजन प्रक्रिया के सभी चरणों को प्रभावित करने में सक्षम है और इसमें एक स्पष्ट विरोधी भड़काऊ प्रभाव होता है।
प्रेडनिसोलोन गोलियों के उपयोग के लिए वास्तव में बहुत सारे संकेत हैं - हार्मोनल उपचार प्रणालीगत ल्यूपस एरिथेमेटोसस, मल्टीपल स्केलेरोसिस, संयुक्त रोगों, ब्रोन्कियल अस्थमा, कैंसर, अधिवृक्क अपर्याप्तता, एलर्जी, ऑटोइम्यून पैथोलॉजी और कई अन्य के लिए निर्धारित है।
पोलिश पौधे पोल्फ़ा द्वारा उत्पादित दवा में 4 मिलीग्राम की खुराक में ट्राईमिसिनोलोन एचए होता है। पोल्कोर्टोलोन के मुख्य संकेतों में जोड़ों के रोग, एलर्जी संबंधी विकृतियाँ जिनका इलाज करना मुश्किल है, आमवाती, त्वचा संबंधी, रुधिर संबंधी, ऑन्कोलॉजिकल और अन्य बीमारियाँ शामिल हैं।
ग्लूकोकार्टोइकोड्स के दुष्प्रभाव
HA में वास्तव में अद्वितीय गुण होते हैं। इसलिए, ग्लूकोकार्टोइकोड्स को उपचारात्मक दवाएं कहा जा सकता है, यदि दुष्प्रभाव न हों। उपचार से जुड़ी बड़ी संख्या में प्रतिकूल घटनाओं के कारण, इन दवाओं का दीर्घकालिक उपयोग खतरनाक भी हो सकता है।
हम ग्लुकोकोर्तिकोइद समूह की हार्मोनल गोलियों के सबसे आम दुष्प्रभावों को सूचीबद्ध करते हैं:
- प्रतिरक्षा में कमी;
- रक्त शर्करा के स्तर में वृद्धि. जीसी के साथ दीर्घकालिक उपचार के साथ, मधुमेह मेलेटस का विकास संभव है;
- कैल्शियम अवशोषण में कमी, जिससे ऑस्टियोपोरोसिस, एक खतरनाक हड्डी रोग हो सकता है;
- अमायोट्रोफी;
- रक्त में कोलेस्ट्रॉल और ट्राइग्लिसराइड्स का बढ़ा हुआ स्तर;
- मूड में बदलाव, अवसाद, स्मृति हानि, गंभीर मामलों में - मनोविकृति;
- जठरशोथ और पेप्टिक अल्सर;
- मासिक धर्म चक्र का उल्लंघन, कामेच्छा में कमी;
- घाव का धीमा उपचार;
- भार बढ़ना।
कॉर्टिकोस्टेरॉइड्स का एक और बेहद अप्रिय पक्ष वापसी सिंड्रोम है: हार्मोनल गोलियों के लंबे समय तक उपयोग को रोकने के बाद, गंभीर दुष्प्रभाव होने की संभावना है। घटनाओं के ऐसे विकास से बचने के लिए, दवाओं को सुचारू रूप से रद्द किया जाना चाहिए, एक निश्चित अवधि में धीरे-धीरे खुराक कम करनी चाहिए।
हार्मोनल कमी: जब आप गोलियों के बिना नहीं रह सकते?
सबसे आम विकृति जिसमें हार्मोनल दवाओं के निरंतर उपयोग की आवश्यकता होती है उनमें थायरॉयड रोग शामिल हैं।
थायराइड की कमी - हाइपोथायरायडिज्म - एक सामान्य बीमारी जिसमें हार्मोन का उत्पादन कम हो जाता है। उपचार मुख्य रूप से हार्मोन की कमी की भरपाई पर आधारित है। ऐसा करने के लिए, हार्मोनल गोलियां लिखें, जिसमें लेवोथायरोक्सिन सोडियम शामिल है।
 लेवोथायरोक्सिन सोडियम थायरोक्सिन का लेवोरोटेटरी आइसोमर है। यह थायराइड हार्मोन का सिंथेटिक एनालॉग है। थायरोक्सिन हाइपोथायरायडिज्म, यूथायरॉयड गण्डमाला और थायरॉयड ग्रंथि को हटाने या उच्छेदन के बाद पहली पंक्ति की दवा है।
लेवोथायरोक्सिन सोडियम थायरोक्सिन का लेवोरोटेटरी आइसोमर है। यह थायराइड हार्मोन का सिंथेटिक एनालॉग है। थायरोक्सिन हाइपोथायरायडिज्म, यूथायरॉयड गण्डमाला और थायरॉयड ग्रंथि को हटाने या उच्छेदन के बाद पहली पंक्ति की दवा है।
इस तथ्य के बावजूद कि थायरोक्सिन एक हार्मोनल दवा है, संकेतों के अनुसार सही खुराक निर्धारित करने पर व्यावहारिक रूप से कोई दुष्प्रभाव नहीं होता है।
ऑन्कोलॉजी में हार्मोन: जब दवाएं जीवन बचाती हैं
ऑन्कोलॉजी में हार्मोन थेरेपी, कीमोथेरेपी के साथ, कैंसर के लिए मुख्य दवा उपचारों में से एक है। हार्मोन उपचार का उपयोग स्तन, प्रोस्टेट, एंडोमेट्रियल (गर्भाशय कैंसर), और अधिवृक्क प्रांतस्था सहित कई प्रकार के हार्मोनल रूप से संवेदनशील ट्यूमर के लिए किया जाता है।
हार्मोन-निर्भर ट्यूमर के इलाज के लिए उपयोग की जाने वाली अधिकांश दवाएं हार्मोन के स्राव को रोकती हैं, यानी रोकती हैं। इन दवाओं में स्तन कैंसर के इलाज के लिए सबसे प्रसिद्ध दवाओं में से एक - टैमोक्सीफेन शामिल है।
कई दवाएं अन्य हार्मोन के उत्पादन को कम कर सकती हैं जो घातकता के विकास के लिए जिम्मेदार हैं। अक्सर, ट्यूमर से लड़ने और रोगी के जीवन को लम्बा करने का एकमात्र तरीका हार्मोनल उपचार ही होता है।
हार्मोनल गोलियाँ एक संपूर्ण फार्मास्युटिकल दुनिया है जिसमें दक्षता, विशिष्टता और के लिए जगह है दुष्प्रभाव. और केवल डॉक्टर ही जटिल अवधारणाओं, संकेतों और मतभेदों की इस उलझी हुई उलझन को सुलझा सकते हैं। तब उचित रूप से निर्धारित उपाय एक पूर्ण जीवन का सही मार्ग बन जाता है।